НАЦИОНАЛЬНЫЙ ГОСПИТАЛЬ МЦ УДП РК
НАЦИОНАЛЬНЫЙ ГОСПИТАЛЬ МЦ УДП РК



D дәрумені – туралы білесің бе?
Соңғы жылдарда адамдар әртүрлі ББҚ, соның ішінде D дәруменін, өте белсенді түрде қабылдауға кірісті. Бұл жерде мынадай сұрақтар туындайды: ол бізге не үшін қажет, оны қалай қабылдауға болады және оның жетіспейтінін қалай білеміз?
D дәрумені ағзада бірқатар маңызды міндеттерді орындайды. Алдымен қандағы кальций, фосфор және магнийдің қажетті деңгейін сақтап, олардың аспен бірге сіңуін жеңілдетеді және сүйек құрылымын сақтайды. 1928 жылы неміс химигі Адольф Виндаус D дәруменін рахитке қарсы дәрі ретінде ашқаны үшін Нобель сыйлығын алған.
Сонымен қатар, D дәрумен иммунитетті нығайтады, атеросклерозбен күреседі, есте сақтау мен когнитивті міндетті жақсартады, тері мен шаштың сапасын жақсартады, ерлер мен әйелдердің ұрықтылығын сақтауға қатысады. D3 дәрумені қан тамырларының серпімділігін қолдайды, қанның ұюы мен тұтқырлылығын жақсартады. D дәруменінің жетіспеушілігі остеопорозбен, қатерлі ісіктің тым көп бөлігімен, аутоиммунды, жұқпалы және жүрек-қан тамырлары ауруларының жиі дамуына етуге септігін тигізеді деуге негіз бар. Дәрумен тапшылығы әсіресе бала өмірінің бірінші жылында, сүйек тінінің тез өсуі кезінде қауіпті.
D дәрумені күн сәулесінен ультракүлгін сәулелердің әсерінен ағзада өз алдына өндірілетін жалғыз дәрумен болып табылады.
D дәруменінің ағзаға түсу жолдары:
– күн сәулесінің әсерінен теріде ішінара синтезделеді,
– тамақпен келеді,
– белсенді тағамдық қоспалармен бірге келеді.
D дәрумені шын мәнінде биохимиялық тұрғыдан алғанда дәрумен емес деп айтуға болады. Ол D дәрумені тобын құрайтын бірнеше белсенді заттардан тұрады. Оның құрамы мынадай:
Холекальциферол (D3) тамақпен бірге ағзаға түсіп, ультракүлгін сәулелердің әсерінен теріде синтезделеді. Эргокальциферол (D2) – тек тамақпен бірге ағзаға түседі. D дәрумені ағзада бауыр мен бүйректе бірқатар өзгерістерге ұшырайды.
D дәрумені майлы тағамдармен жақсы сіңіп, майда ериді. Оның көп бөлігі теңіз балықтарының майлы сорттарында, устрицаларда, балық уылдырығында, жұмыртқаның сарысында және сүт өнімдерінде кездеседі. D дәрумені жазда ағзада жинақталған қорлары қыс айларында біртіндеп жұмсалады.
D дәруменін синтездеу үшін жай күндердің саны емес, белгілі бір ультракүлгін спектрдің сәулелерінен күн сәулесімен емдеудің қарқындылығының маңызды зор екенін есте ұстаған жөн. Бірақ бұл денеңіздің ашық жерлерімен күн сәулесінің астында мүмкіндігінше ұзақ тұру керек дегенді білдірмейді, өйткені- бұл күннің күйіп қалуына, тері қатерлі ісігіне және басқа да мәселелерге қауіп төндіреді.
Сонымен қатар, адамның терісінің түсі D дәруменінің синтезі үшін маңызды. D дәрумені синтезінің қарқындылығын қара торы өң, қарқынды қараю, жоғары бұлтты, тұмша, күнге қарсы кремді пайдалану және жабық киім 75% дейін төмендетеді.
D дәруменінің тапшылығын қалай білуге болады және оның деңгейін қалыпқа келтіру үшін не істеу керек?
D дәрумені адам терісін синтездесе де бұл мөлшер ешқашан жеткіліксіз. Оны мардымсыз рационнан (тамақтан) дұрыс мөлшерде алу да қиын, өйткені ол күн сәулесінің дәруменіне ағзаның қажеттілігінің шамамен 20% ғана өтейді. Ішек, бауыр, бүйрек және қалқанша маңы бездері (гиперпаратиреоз, гипопаратиреоз) аурулары бар адамдарда D дәруменін қабылдау төмендейді, себебі олар кальций мен фосфор алмасуын реттеуге қатысады. 65 жастан асқан адамдарда D дәруменінің синтезі де айтарлықтай төмендейді.
Анықталғандай, D дәрумені профилактикалық дозада қосымша қабылдауды қажет ететін бір қатар дәрумендердің бірі болып табылады. Олай болса, келесі сұрақтар туындайды – барлық адамға D дәруменін қабылдау керек пе және қандай дозада?
Нақты жауап жоқ, өйткені D дәруменінің деңгейі адамның өмір салтына, жылына сәуле күндерінің сағат санына, денсаулық жағдайына және тамақтану сипатын қоса алғанда, бірқатар факторларға байланысты.
Біз үшін түсіну маңызды – денсаулықтың нашарлығы D дәруменінің жетіспеушілігіннен емес, керісінше – оның кемшілігі әдетте аз қозғалатын, таза ауада жүрмейтін немесе дұрыс тамақтану тәртібін ұстанбайтын адамдарда кездеседі. Яғни, салауатты өмір салтын ұстанбағандықтан D дәрумені деңгейінің төмендеуі дамиды.
Немесе басқа бір ауырулардың себебіннен дамуы мүмкін, мысалы үшін – алкогольды ішімдікке ауес болғандарда, бауыр, бүйрек аурулырында. Бұны тек дәрігер ғана шеше алады.
Эндокринологтардың қазіргі ұсыныстарына сәйкес, ересектерге D дәрумені тапшылығының алдын алу үшін күніне кемінде 600-800 ХБ (халықаралық бірлік), жүкті және бала емізетін аналарға тәулігіне 800-2000 ХБ/тәулік қабылдау қажет. Егер сіз толық теңдестірілген әр түрлі ас үлесін ұстанатын болсаңыз, қосымша кальций дәрі-дәрмектерін қабылдау қажет емес.
D дәрумені деңгейін қалай білуге болады?
D дәрумені (кальциферол) үшін тамырдан D – 25 (ОН) қан талдауын алу керек.
Қандағы D дәруменінің қалыпты деңгейі 30-дан 100 нг/мл-ге дейін, 10-30 нг/мл деңгейі – жеткіліксіздік, 0-10 нг/мл тапшылық болып саналады. Концентрациясы 100 нмоль/л асатын болса уытты әсер етуі мүмкін. Әрине, улы концентрация-200 нмоль/л. Егер сіз D дәруменін қабылдаған болсаңыз, онда дәрі-дәрмектің қолдану курсы біткеннен кейін кем дегенде үш күннен кейін талдау жүргізу ұсынылады.
D дәруменін қашан және кімдер тексеру керек?
D дәруменінің артық мөлшерленуі.
D дәрумені пайдалы, бірақ дұрыс тұтынбаса немесе артық қолданылса, денеге зиян тигізуі мүмкін. D дәруменін дәрігердің нұсқауы бойынша ғана қабылдау керек, ұсыныстарды мұқият орындаңыз, өйткені дұрыс қолданбаған кезде гипервитаминоз дамуы мүмкін. Гипервитаминоздың белгілері – тәбеттің төмендеуі, мазасыздық, бұлшықет әлсіздігі, ұйқының бұзылуы, іш қату, жүрек айну, құсу. Сондықтан, бұл дәрумені қабылдау кезінде оның қан сарысуындағы деңгейін мезгіл-мезгіл тексеріп, артық мөлшерленуіне жол бермеу керек.
D дәруменінің тапшылығына немесе артық мөлшеріне күмәндансаңыз, жалпы дәрігер-терапевт немесе эндокринологпен кеңесіңіз. Дәрігер сізден симптомдар туралы сұрайды, қажет болған жағдайда зертханалық зерттеулер тағайындайды, мұндай жағдайлардың мүмкін себептерін түсіндіреді және емдеуді тағайындайды.
Алайда, кез-келген дәрумен аздықты түзетудің ең жақсы тәсілі – бұл салауатты өмір салты және дәрумендер мен микроэлементтердің жетіспеушілігін табиғи жолмен толтыруға мүмкіндік беретін толық теңдестірілген тамақтану екенін есте ұстаған жөн. Өзіңізді қорғаңыз және әрқашан сау болыңыз!
Алқаубаева А.К., С.Ж. Асфендияров атындағы Қазақ Ұлттық Медицина Университеті 2 курс резидент-терапевті
Смаилова Ф.К., салауатты өмір салты дәрігері
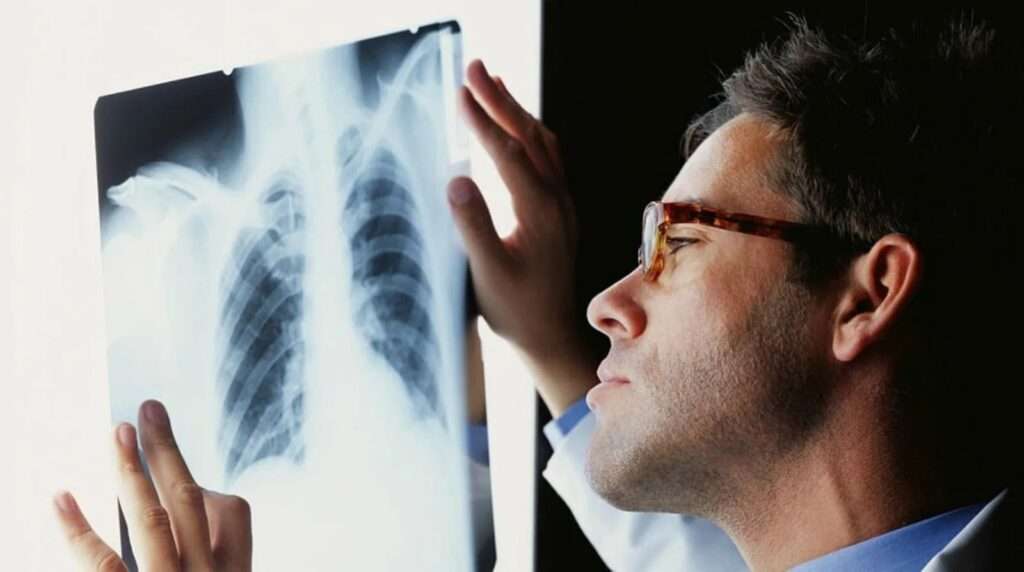
ТУБЕРКУЛЕЗ ТУРАЛЫ НЕ БІЛУІҢІЗ КЕРЕК
Туберкулез (құрт ауруы)– қоздырғышы туберкулез микобактериясы (Кох таяқшасы) болып табылатын созылмалы жұқпалы ауру. Бактерия өз атауын неміс ғалымы Роберт Кохтың құрметіне алды, ол 1882 жылы 24 наурызда Берлинде туберкулез тудыратын бактерияны ашқаны туралы баяндады, ал 1905 жылы осы ғылыми ашылуы үшін Нобель сыйлығына ие болды.
Туберкулез – қауіпті дерт, ол адам ағзасының кез-келген мүшелері мен тіндерін зақымдайды: өкпе, тері, сүйек, көз, ми, лимфа түйіндерін, ішек және бүйректерды. Адамдарда көбінесе өкпе туберкулезі кездеседі, оны бұрынғы ғасырларда «тұтыну» деп атаған. Туберкулезбен тек адамдар ғана емес, сонымен қатар мал (сиыр, ешкі, шошқа және т.б.) ауырады.
Туберкулезді жұқтыру жолдары.
Инфекцияны жұқтырудың бірнеше жолы бар:
Инфекция жұқтыру қалай жүреді?
Инфекцияның таралуының негізгі көзі – ашық түрдегі туберкулезі бар науқас адам – бактерия бөлгіш. Сирек жағдайда ауру жануарға күтім жасау барысында сырқатты жұқтыруы мүмкін.
Сөйлесу, жөтелу және түшкіру кезінде өкпе туберкулезімен ауырған адам қақырық бөлшектерімен бірге қоршаған ортаға қоздырғышты бөледі. Туберкулез микобактериясы ұзақ уақыт бойы пайдаланатын заттар үстінде, тағамда, суда өзінің қасиеттерін сақтайды. Топырақта олар 6 айға дейін, шикі сүтте-2 аптаға дейін, май мен ірімшікте — 1 жылға дейін сақталады.
Ультракүлгін сәулесі туберкулез микобактериясына зиянды әсер етеді, тікелей күн сәулесі, сондай-ақ қайнату оларды 3-5 минут ішінде өлтіреді.
Туберкулездің ашық түрімен ауыратын науқас бір жыл ішінде 10-15 адамға жұқтыруы мүмкін. Инфекцияны жұқтырған барлық адамдар туберкулезбен ауырмайды, өйткені сау иммундық жүйе инфекцияны басады және аурудың дамуына жол бермейді. Бірақ егер адамның иммундық жүйесі әлсіресе немесе науқаспен байланыс өте тығыз және ұзақ болса, онда ауру дами бастайды.
Қауіп тобына кімдер жатады:
Туберкулездің белгілері.
Туберкулездің белгілері спецификалық емес, ауру біртіндеп дамиды, сондықтан пациенттер ұзақ уақыт медициналық көмекке жүгінбейді. Негізгі шағымдарға мыналар жатады:
Егер сізде немесе жақын адамдарыңызда бұл белгілер байқалса, дереу дәрігерге көріну керек.
Өкпе туберкулезінің диагностикасы.
Өкпе туберкулезін анықтау үшін флюорография немесе кеуде қуысының рентгенографиясы жүргізіледі, қажет болған жағдайда компьютерлік томография тағайындалады. Зертханалық диагностика қақырық пен қанды зерттеуді қамтиды. Жасырын туберкулез инфекциясын және белсенді туберкулезді анықтау үшін қандағы интерферон-гамма өлшеуге негізделген квантиферон сынағы қолданылады. Балаларға Манту (туберкулин) немесе диаскин сынағы өткізіледі. Қазіргі таңда басқа да заманауи зерттеу әдістері бар, оларды қажет болған жағдайларда дәрігер тағайындайды.
Туберкулездің алдын алу.
Бастапқы кезеңде аурудың айқын белгілері болмайды, ол өзін көрсетпейді, сондықтан профилактикалық шараларға ерекше назар аударылады.
Балалардағы туберкулездің алдын алудағы бірінші буын – БЦЖ вакцинасын егу (BCG-Bacillus Calmette – Gurin, Кальмет-Герен бацилласы, вакцинаны тапқан ғалымдар атыннан). Бұл нәрестелерді туберкулездің аур түріннен қорғайды. Ол перзентханада 3-5 күнінде вакцина салуға қарсы көрсетілімдері жоқ барлық сау балаларға жүргізіледі. Перзентханада БЦЖ вакцинасын алмаған балалар жылына екі рет Манту сынамасының көмегімен тексерілуі тиіс.
Екінші буын – иммунитетті нығайту және салауатты ортаны, салауатты өмір салты ережелерін сақтау.
Үшінші қорғаныс буыны – аурудың алдын алу мақсатында жыл сайын медициналық тексерулерден өту. Бұл өкпе тінінің ыдырауы және жаппай бактериялардың бөлінуі болмаған кезде, демек, пациент айналасындағылар үшін қауіпті емес кезде ауруды ерте сатысында анықтау және емдеуді тезірек бастауға мүмкіндік береді.
Туберкулезбен кез-келген адам, тіпті әлеуметтік жағдайы қанағаттандырарлық отбасылар да ауыруы мүмкін, сондықтан бала кезінен бастап иммунитетті сақтау және нығайту өте маңызды. Бұл ережелер өте қарапайым және барлығына қол жетімді: дене шынықтыру және спортпен шұғылдану, жеткілікті дәрумендермен дұрыс тамақтану, еңбек және демалыс режимін сақтау, жаман әдеттерден бас тарту, жеке және қоғамдық гигиена ережелерін сақтау.
Есіңізде болсын-туберкулезді емдеуге болады! Өзіңізге қамқорлық жасаңыз және әрқашан сау болыңыз!
Абидкулова А.Е., участкелік терапевт дәрігер
Паркинсон ауруы
Паркинсон ауруы (дірілдеу сал ауруы) – ең алдымен қозғалыс белсенділігі мен қаңқа бұлшықетінің тонусын нашарлататын мидың үдемелі ауруы.
Бұл атау ағылшын невропатологы Джеймс Паркинсонның құрметіне аталған, ол алғаш рет бұл ауруды «дірілдеген сал ауруы» деп сипаттаған. Патология химиялық зат – дофаминді шығаратын жүйке жасушаларының өліміне негізделген. Дофамин (немесе допамин) нейротрансмиттер болып табылады, яғни оның көмегімен қозғалыстарды және басқа функцияларды реттеуге қатысатын жүйке импульстары жүйке жасушалары арқылы бір-біріне хабарламалар береді.
Дофамин тапшылығы қозғалтқыштың бұзылуына әкеледі: адамға бұлшықеттерді басқару, заттарды алу және тепе-теңдікті сақтау қиынырақ болады. Неғұрлым аз жүйке жасушалары қалса, соғұрлым сіздің позаңызды, қозғалыстарыңызды бақылау, дененің ауырлық орталығын және координацияны реттеу қиын болады.
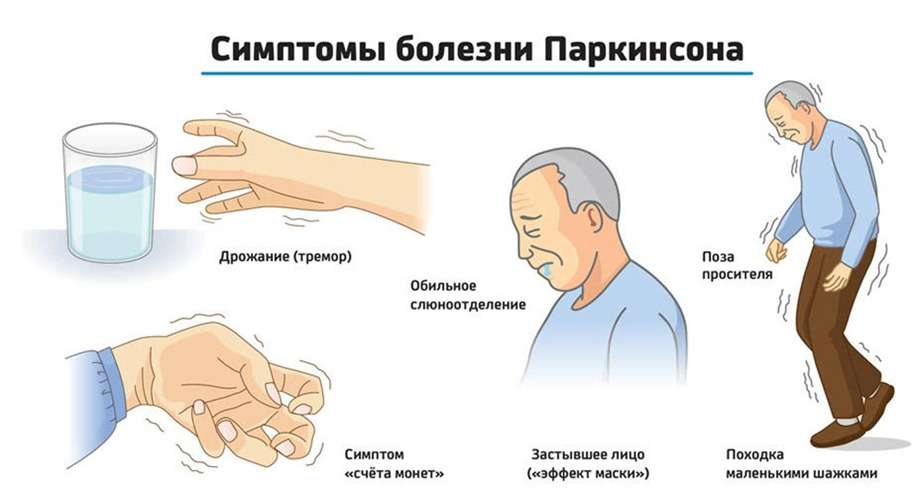
Паркинсонизмнің негізгі клиникалық көріністерінің бірі – қолдың, саусақтардың, дененің тыныштық кезіндегі қалтырауы – тремор. Бұл белгілер қозғалтқыш белгілері ретінде саналады.
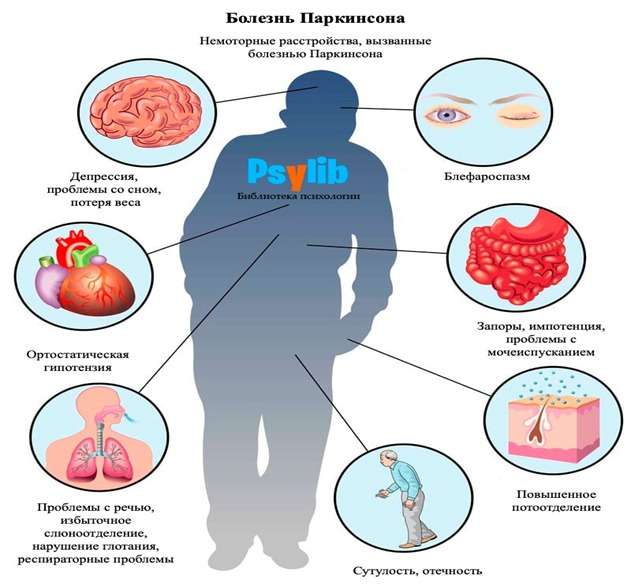
Бұрын дәрігерлер Паркинсон ауруын тек қозғалысты басқару қабілетіне әсер ететін қозғалыстың бұзылуы деп санаған. Қазіргі уақытта бұл аурумен бірге моторлық емес белгілердің де дамитыны белгілі: мазасыздықтың жоғарылауы, депрессия, ұйқының бұзылуы, сөйлеудің бұзылуы, иіс сезуінің төмендеуі, сілекейдің ағуы, іш қату көріністері орын алады. Дегенмен, кейде бұл белгілер классикалық қозғалыс бұзылыстарынан бұрын пайда болуы мүмкін.
Ауру әдетте 50-70 жас аралығында дамиды, бірақ жас адамдарда да болуы мүмкін. Әйелдерге қарағанда ерлерде жиі кездеседі.
Паркинсон ауруына әкелетін себептер
Паркинсон ауруының шығу тегі толық анықталмаған, бірнеше факторлардың комбинациясы аурудың дамуына әкелуі мүмкін деп болжанады:
Паркинсон ауруының көріністері
Жалпы алғанда, Паркинсон ауруы дамуының прогрессивті 8 кезеңге дейін клиникалық көріністері айқындалады. Ең жиі кездесетін көріністер:
Бір симптом болса –ол әлі аурудың көрінісі емес, бірақ адамда бірнеше белгілер байқалса, невропатолог дәрігерінің кеңесіне жүгіну керек.
Паркинсон ауруының диагностикасы толығымен клиникалық бақылауларға негізделген. Өйткені, бұл ауру үшін арнайы спецификалық диагностикалық сынақтар жоқ, оны анықтау үшін түрлі зерттеулер жүргізіледі. Аурудың тіпті бастапқы кезеңімен зардап шегетін адамға кәсіби тексеру және жеке сауықтыру іс-шаралар ұсынылады, олай болмаған жағдайда бұл дерт ауыр зардаптарға әкелуі мүмкін.
Ибраева А.С., мамандандырылған медициналық көмек көрсету бөлімшесінің дәрігер невропатолог
Жыл сайын сәуір айының соңғы аптасында Дүниежүзілік иммундау апталығы өтеді. Иммундаудың (вакцинацияның) мақсаты – адамдардың өмірін вакцинамен басқарылатын инфекциялардан құтқару және қорғау. Иммундаудың арқасында шешек ауруын жоюға, полиомиелитті дерлік жеңуге және көптеген балалардың өмір сүруі мен өркендеуін қамтамасыз етуге мүмкіндік туғыздырды, өйткені вакцинацияланған баланың сау және ойдағыдай дамуына мүмкіншілігі болады.
Иммунитет – ағзаны антигендер деп аталатын генетикалық бөгде заттардан қорғау тәсілі болып табылады. Антигендер экзогендік (сыртқы) және эндогендік (ішкі) шығу тегі болуы мүмкін. Ал қорғаушылар ретінде кейбір қан жасушалары мен қарсы дене заттары болып табылады. Қарсы денелердің құрылымы иммуноглобулиндер деп аталатын ақуыз қосылыстарынан тұрады. Иммундық жүйенің арқасында организм көптеген патогендік микробтардан (вирустар, бактериялар, саңырауқұлақтар, қарапайымдылар, гельминттер және т.б.) және олардың улы өнімдерінен қорғалған. Сонымен қатар, иммундық жүйе эндогендік антиген ретінде танылатын өз тіндерінің патологиялық өзгерген жасушаларын тануға және жоюға қабілетті.
Иммунитет түрлері
Бізде иммундық жүйенің екі түрі бар – туа біткен және жүре пайда болған. Бірлесіп өзара әрекеттесу арқылы олар иммундық реакцияны қамтамасыз етеді – ағзаның бөгде агенттерді енгізуге реакциясын туғыздырады.
Туа біткен иммунитет жүктілік кезінде ұрықта анадан плацента арқылы қалыптасады, бұндайда нәресте анасы кездестірген антигендерге қарсы антиденелер алады. Антиденелер емшек сүті мен уыз сүті арқылы да беріледі және жаңа туған нәрестені өзінің иммундық жүйесі антиденелерін шығара бастағанға дейін қорғайды. Жаңа туған нәрестенің иммунитеті пассивті болады, әдетте ол қысқа уақытқа шығып, бірнеше күннен алты айға дейін әрекет етеді, оның ағзасы антиденелер шығара бастағанға дейін жұмыс істейді, яғни пайда болған иммунитетті қалыптастырады.
Пайда болған, спецификалық немесе адаптивті иммунитет – бір біріне синоним болып табылады. Ол адамда өмір бойы қалыптасады және ерекше болып табылады – әр адамда пайда болған иммунитет әр түрлі болады. Адаптивті иммунитет тұрақты және ағзаны ауру тудыратын микроағзалардан тиімді қорғайды. Бірақ, толығымен тиімді болу үшін иммундық жүйе антигенмен алдын-ала байланысуды қажет етеді, өйткені антиденелерді жасау үшін оған белгілі бір уақыт қажет. Содан кейін, аурудың қоздырғышымен кездескенде, тез жауап, жылдам қорғаныс пайда болады.
Пайда болған иммунитет табиғи және жасанды болады.
Табиғи иммунитет өз кезегінде белсенді және пассивті болып бөлінеді:
Жасанды иммунитет адамда вакциналар немесе сарысулар енгізілгеннен кейін қалыптасады. Құрамында өлтірілген немесе өте әлсіреген микроағзалар бөлшектері бар вакциналарды енгізген кезде иммундық жасушалар оларды зерттеп, оларға қарсы антиденелер шығара бастайды, белгілі бір иммунитетті қалыптастырады. Егер ағза болашақта нақты инфекциямен кездессе, дайын қорғаушылар иммундық жауап береді – адам ауырмайды немесе инфекцияны жеңіл түрде көтере алады.
Иммунитет тапшылығы
Иммунитет тапшылығы – иммундық жүйенің күшінің төмендеуі, бұл организмнің патогендік микроағзалардан қорғанысының төмендеуіне әкеледі және инфекциялардың жоғарылауымен сезінеді.
Иммун тапшылығының белгілері:
Иммунитетті нығайтуға қандай факторлар ықпал етеді?
Адамдар шамамен 10%-ы жақсы иммунитетке ие болады. Көптеген адамдарда туа біткен иммун тапшылығы бар. Қалған 80% иммундық жүйенің күші жағдайлар мен өмір салтына байланысты болады. Иммунитетті нығайту үшін ұсынылады:
Тамақтану және иммунитет
Вакциналар мен сарысулар арасындағы айырмашылық
Вакцина мен сарысудың негізгі айырмашылығы – олардың құрамында болады.
Вакцинада ағза үшін антиген болып табылатын белсенді емес немесе әлсіреген микроағзалар бар. Оларға кері әрекет ету үшін антиденелер синтезделеді. Иммунитет баяу қалыптасады, тұрақты, кейбір инфекцияларға -өмір бойы қарсы болып шығады. Бұл қасиет вакцинацияның негізінде жатыр.
Сарысуларда пациентті инфекцияның нақты қаупінен тез және қысқа мерзімге қорғау қажет болған кезде (мысалы, құтырудан қорғау үшін белгісіз жануардың шағуы кезінде, ластанған жаралар үшін – сіреспеден қорғау үшін, кене шағу кезінде және т.б.) енгізу күні қорғанысты қамтамасыз ететін дайын антиденелер бар. Сарысулар жасанды пассивті иммунитетті қалыптастырады.
Біз сіздерге өзіңізге және жақындарыңызға қамқорлық жасауды, үнемі профилактикалық тексеруден өтуді, стресстен аулақ болуды, көбірек қозғалуды, жаман әдеттерден бас тартуды және уақтылы вакцинациялауды ұсынамыз.
Өзіңізге қамқорлық жасаңыз және әрқашан сау болыңыз!
Ф.К.Смайылова, СӨС дәрігері
Қол гигиенасы ішек инфекциясы, ауа арқылы жұғатын инфекция және медициналық көмек көрсетумен байланысты инфекция (МКБИ) сияқты індеттердің таралуын болдырмауға беттелген маңызды шаралардың бірі.
COVID-19 бойынша пандемия кезеңінің басында әлемде жаңа вирусқа қарсы дәрілер немесе вакциналар болған жоқ. Сол кезде инфекцияның таралуын болдырмаудың ең маңызды және қолжетімді құралдарының бірі белгілі әдіс – қол гигиенасы болды.
Қол гигиенасының жұқпалы аурулардың алдын алудағы пайдасы ХІХ ғасырдың ортасынан бері белгілі. 1847 жылы қол гигиенасының негізін қалаушы венгрлік дәрігер-акушер Игнац Земмельвейс перзентханаларда өлім-жітімнің жоғары деңгейін төмендету үшін қолды хлор ерітіндісімен жууды насихаттады. 1861 жылы оның «босану безгегі» мен медициналық қызметкерлерінің қол гигиенасын сақтамауы арасындағы байланысты нақтылаған кітабы жарық көрді.
1854-1856 жылдары Флоренс Найтингейл Қырым соғысындағы госпитальдарға гигиеналық шараларды, соның ішінде қызметкерлерге қол жууды енгізді және бұл шаралар сарбаздар арасындағы өлім-жітімнің төмендеткенін статистикалық түрде дәлелдеді.
Уақыт өте келе қол гигиенасы респираторлық және ішек ауруларының алдын алуға көмектесетіні, және денсаулық сақтау мекемелерінде госпитальді инфекцияларды бақылауда маңызды рөл атқаратынын көрсетті.
2009 жылы Дүниежүзілік денсаулық сақтау ұйымы (ДДҰ) медицина саласындағы қол гигиенасы бойынша нұсқаулықтарды шығарды және «Өмірді сақта: қолыңды таза ұста» жаһандық қол гигиенасы науқанын бастады. 2009 жылдың 5 мамыры – Бірінші Дүниежүзілік қол гигиенасы күні. Бұл күн денсаулық сақтау саласында қол гигиенасы бойынша жаһандық насихатты қолдауға және бүкіл әлемдегі қол гигиенасын жақсартуды қолдау үшін адамдарды біріктіруге бағытталған.
Қол гигиенасы қолды сабынмен және ағынды сумен жууды, сондай-ақ арнайы антисептиктерді (гельдер, майлықтар, спрейлер) қолдануды қамтиды.
Жоғарыда айтылғандай, қарапайым әрекет – қол жуу, жұқпалы аурулардың таралуын болдырмау арқылы, адам өмірін сақтап, сырқаттанушылықты төмендетеді. Бет-әлпетке, тамаққа және қоршаған ортадағы нысандарға жиі қолдың тиюі салдарынан қол індеттің таралуында маңызды рөл атқарады. Микроорганизмдердің қол арқылы берілуі және инфекцияның одан әрі таралуы әртүрлі жағдайларға: микроорганизмдердің түріне, микроорганизмдердің санына, микроорганизмдердің қолдың терісінде тіршілік ету қабілетіне, қол терісінің жағдайы және ылғалдылығына байланысты.
Американдық хирург П.Б. Прайс, теріде және оның бетінде қоректенетін әрі көбейетін микробтарды (резиденттік флора) және теріні уақытша ғана контаминациялайтын микробтарды (транзиторлық флора) ажыратуды ұсынды.
Тұрақты флора саны – салыстырмалы түрде тұрақты және тері бетінің 1 шаршы сантиметріне шамамен 100-1000 микробтық денені құрайды. Резидентті флора микроорганизмдері теріде үнемі өмір сүреді және көбейеді. Олардың шамамен 10-нан 20% -ы терінің терең қабаттарында, соның ішінде май бездерінің, тер бездерінің және шаш фолликулаларының түтіктерінде орналасады. Қолдағы тұрақты микробтардың ең көп саны тырнақ қатпарларының аймағында және аз дәрежеде саусақтардың арасында кездеседі. Резидентті микроорганизмдерді жай қол жуумен тіпті қол антисептиктері арқылы толығымен кетіру немесе жою мүмкін емес, бірақ олардың саны айтарлықтай азайады.
Медициналық қызметкердің жұмыс барысында науқастармен немесе контаминацияланған қоршаған орта объектілерімен байланыс нәтижесінде қолында пайда болған транзиторлық микрофлора, індеттің таралу факторы ретінде, әсіресе ауруханаішілік инфекцияның, ең үлкен маңызы бар. Медицина қызметкерлерінің қолының терісінде шартты-патогенді және патогенді микроорганизмдерді анықтау жиілігі өте жоғары болуы мүмкін. Медициналық қызметкерлердің қолында микроорганизмдердің жоғары тығыздығы пациенттермен тікелей байланыста болғаннан кейін: тыныс алу мүшелеріне манипуляциялардан кейін, биологиялық сұйықтықтарымен байланыста болғаннан кейін және пациентке күтім жасау процедураларын аяқтағаннан кейін анықталды. Транзиторлы микроорганизмдер қол терісінде қысқа уақыт (24 сағаттан аспай) сақталады. Оларды қол жуу арқылы немесе антисептиктерді қолдану арқылы жоюға болады. Тері зақымдалған жағдайда, транзиторлы микроорганизмдер терінің бетінде ұзақ уақыт бойы сақталып қалуы мүмкін, сонымен қатар жаңа, әлдеқайда қауіпті резидентті флораны құрайды. Мұндай жағдайларда медицина қызметкерлерінің қолдары инфекцияның таралу факторы ғана емес, сонымен қатар оның резервуары болуы мүмкін.
Сондықтан қол жуу – күнделікті өмірдегі ең негізгі тиімді гигиеналық тәжірибелердің бірі болып табылады. Сонымен қатар, қолға сабынды жиі және көп рет қайталап қолдану созылмалы контактілі дерматиттің негізгі себебі болуы мүмкін екенін есте ұстаған жөн. Осыған сүйене отырып, қай кезде міндетті түрде қол жуу керек: тамақты дайындау, ұсыну немесе жеу алдында; көзге, мұрынға немесе ауызға қатысты кез келген процедуралар алдында; науқасты күту алдында және науқаспен байланысқаннан кейін; дәретханаға барғаннан кейін; мұрынды сіңбіргеннен кейін; жөтелгеннен немесе түшкіргеннен кейін; жануарларды қолмен ұстағаннан кейін; даладан үйге келгеннен кейін.
Үйде және қоғамдық орындарда қолды сабынмен қалай жуу керек?
Ол үшін қолыңызды жылы сумен сулаңыз, сабын жағып, сабын көбік пайда болғанша алақаныңызды ысқылаңыз, сосын сабынмен қолыңыздың бүкіл жерін, саусақтарыңыздың арасын, тырнақтың айналасын және астын ысқылаңыз. Содан кейін қолыңызды ағынды сумен жақсылап шайыңыз және қағаз сүлгімен құрғатыңыз. Қолды ағынды сумен жуу мүмкін болмаса, антисептикті қолдану ұсынылады: қолыңызға жағыңыз, толық құрғағанша қолыңыздың терісін ысқылаңыз.
Денсаулық сақтау орындарында қол гигиенасы инфекциялардың таралуын бақылау және алдын алу бойынша ең маңызды шаралардың бірі болып табылады, сондықтан медициналық мекемелерде қол гигиенасына ерекше талаптар қойылады. ДДҰ ұсынған қол гигиенасы бойынша бес мезет бар:
Қол гигиенасы алты кезеңнен тұратын қолды өңдеу техникасына сәйкес жүзеге асырылады:
Дүниежүзілік денсаулық сақтау ұйымының нұсқаулығына сәйкес «Тазалық – қауіпсіз медициналық көмек кепілі» пациенттер қауіпсіздігінің бірінші жаһандық мақсаты – бұл таңдау емес, негізгі ереже болып табылады.
Қол гигиенасы қымбат емес және тиімді нәтиже береді. Көптеген індеттердің алдын алумен қатар, қол гигиенасы ауру мен өлімге байланысты елеулі қаржылық шығындарды болдырмауға көмектеседі. Ауруды емдеуге ақша жұмсағанша, аурудың алдын алған жөн.
Инфекциялық бақылау бөлімінің меңгерушісі С. Сүйенбаева


Артериялық гипертония немесе гипертензия (АГ) – бұл артериялық қысымның тұрақты жоғарылауы, емдеудің болмауы кезінде өте ауыр зардаптарға әкелуі мүмкін. Артериялық гипертония соңғы жүзжылдықтағы ең көп таралған аурулардың бірі. Бұл қауіпті синдром инсульт, миокард инфарктісі, жүрек жеткіліксіздігі, бүйрек функциясының бұзылуының негізгі себебі болып табылады. АГ атеросклероздың және жүректің ишемиялық ауруының дамуын тездетеді. Артериялық гипертония тек егде пациенттерді ғана емес, сонымен қатар жас топтардағы адамдарды да зақымдайды: халықтың шамамен 35%-ы 50 жасқа дейін бұл проблемаға тап болады. 65 жастан асқан адамдарда 60% жағдайда бұл жағдайдың симптомдары болады.
Аурудың ерекшелігі адамның ұзақ уақыт бойы жоғары қысым белгілерін сезбеуі болып табылады, сондықтан гипертонияны кейде «үнсіз өлтіруші» деп атайды. Оны тек артериялық қысымды – АҚ өлшеу арқылы ғана анықтауға болады.
Артериялық қысым – бұл қан ағымы артерия қабырғаларына және олар қанмен қамтамасыз ететін мүшелерге басатын күш. Артериялық қысымды өлшейтін құрал тонометр деп аталады, ал өлшем бірліктері сынап бағанасының миллиметрімен белгіленеді, қысқартылған – мм.сын.бағ. АҚ-ның екі көрсеткіші бар – систолалық және диастолалық. Систолалық (немесе жоғарғы) – жүректің жиырылуы кезінде тамырға қан қысымы, ал диастолалық (төменгі) – босаңсу кезеңіндегі қысым. Әдетте сау адамның артериялық қысымы 130/85 мм.сын. бағ. төмен болуы керек, бұл АҚ-ның қауіпсіз деңгейі. Артериялық қысымның деңгейі 130 – 139 және 85-89 аралығында болса бұл әлі де қалыпты болып саналады, бірақ жоғарыға жақынырақ, сондықтан ол дәл осылай белгіленеді: жоғары қалыпты.
Артериялық гипертония диагнозы қойылады егер пациентте әр түрлі уақытта және әр түрлі күндерде систолалық қысым көрсеткіштері екі рет 140 немесе одан жоғары, ал диастолалық қысым көрсеткіші 90 мм.сын.бағ. және одан жоғары болатын жағдай анықталса. АҚ-ның жоғарылау деңгейіне сәйкес артериялық гипертония 3 дәрежеге бөлінеді.
Артериялық гипертонияның жіктелуі
категория | САҚ мм.сын.бағ. |
| ДАҚ мм.сын.бағ. |
Оңтайлы | >120 | және | <80 |
Қалыпты | 120-129 | және/немесе | 80-84 |
Жоғары қалыпты | 130-139 | және/немесе | 85-89 |
І дәрежелі | 140-159 | және/немесе | 90-99 |
ІІ дәрежелі | 160-179 | және/немесе | 100-109 |
ІІІ дәрежелі | ≥ 180 | және/немесе | ≥110 |
Оқшауланған систолалық гипертензия | ≥ 140 | және | <90 |
Гипертонияның даму себептері және тәуекел факторлары
Аурудың дамуы мен ағымына байланысты оның екі түрі бар: біріншілік АГ (эссенциалды немесе гипертониялық ауру) және артериялық қысымның жоғарылауы бір аурудың белгісі болып табылатын кездегі екіншілік гипертония деп бөлінеді. Бұл бүйрек, қалқанша без, бүйрек үсті безі және т. б. патологиялар болуы мүмкін. АГ прогрессиясының үрдісі көбінесе біртіндеп, ұзаққа созылады, осыған байланысты ағза АҚ-ның жоғары сандарына «үйренеді» және ауру гипертония кездейсоқ анықталғанға дейін немесе оның асқынуларының бірі пайда болғанға дейін ұзақ уақыт бойы симптомсыз болуы мүмкін. Сондықтан әр адам өзінің артериялық қысымын білуі және бақылауы керек, сонымен қатар осы патологияның тәуекел факторларын өзінде бар жоғын білу керек.
Тәуекел факторлары (ТФ) бұл адамның гипертониялық ауруға шалдығуына ықпал ететін жағдайлар. Адамда бір ғана фактор кездескенде ол онша қауіпті болмайды, ал бірнеше факторлардың үйлесімі оның даму ықтималдығын едәуір арттырады. Барлық тәуекел факторлары өзгертілетін (немесе түрлендірілетін) және өзгермейтін (түрлендірілмейтін) болып бөлінеді.
Өзгермейтін ТФ:
Өзгертілетін ТФ–дың негізгілері:
Тәуекел факторларын біле отырып, осы қауіпті аурудың алдын-алу үшін уақытылы шаралар қолдануға болады.
Артериялық қысымды өлшеу ережелері:
Артериялық гипертонияның алдын алу
Алдын алудың ең қарапайым және қол жетімді әдісі салауатты өмір салтын ұстану, өзіңізде және отбасы мүшелеріңізде бала кезінен бастап дұрыс, салауатты әдеттерді тәрбиелеу болып табылады. Сізде тәуекел факторлары бар-жоғын, олардың не екенін және оларды қалай түрлендіруге болатынын бағалау ұсынылады.
ТФ өзгерту бойынша ұсыныстар
Стресске төзімділікті арттыру үшін психологтар мыналарды ұсынады:
Егер сізде артериялық гипертония диагнозы қойылған болса-үмітіңізді үзбеңіз! Емдеуші дәрігердің тағайындауларын қатаң орындаңыз, дәрі-дәрмектерді өздігіңізден тоқтатпаңыз, себебі бұл жағдайдың нашарлауына қауіп төндіреді. АГ емдеудің мақсаты жүрек-қан тамырлары асқынуларының қаупін барынша азайту болып табылады, оған бар тәуекел факторларын түзету және АҚ деңгейін мақсатты сандарға дейін төмендету арқылы қол жеткізіледі, яғни 130/90 мм.сын. бағ. төмен. Гипертониялық ауруды емдеу ұзақ, іс жүзінде өмір бойы екенін есте ұстаған жөн. Егер пациент дәрі-дәрмектерді уақытында қабылдамаса немесе емделуден үзіліс жасаса, ол өз жағдайын нашарлатады. Дәрі-дәрмектерді қабылдауды өткізіп алмаңыз, тіпті қан қысымы қалыпқа келген болса да, бұл дәрі-дәрмектерді қабылдағандықтан болады. Барлық жағымсыз сезімдеріңізді күнделікке енгізіңіз және оларды емдеуші дәрігермен талқылаңыз, қажет болған жағдайда сізге емдеуді түзетеді.
Барлығыңызға өзіңізге қамқор болуды, әрқашан сау болуды тілейміз!
Мищенко Г. В. учаскелік терапевт

Темекі шегу және әйелдің денсаулығы
Жыл сайын әлемде көптеген адамдар оның салдары туралы ойланбастан темекі шегуді әдетке айналдырады. Бұл тәуелділік тек темекі шегушінің өзіне ғана емес, сонымен бірге жанында болатын және темекі түтінін жұтып қойғандардың барлығына да зиян тигізеді. Дүниежүзілік денсаулық сақтау ұйымының сарапшылары темекі шегудің салдарынан қайтыс болған адамдар санының қорқынышты сандарын келтіреді – бұл жылына бес миллионға жуық адамның өмірі! Аса өкінішке орай, темекі шегетін әйелдердің саны артып келеді. Бұл бүкіл адамзат үшін нағыз қасірет, өйткені темекі шегетін әйел өз денсаулығын ғана емес, болашақ ұрпақтың – балаларының денсаулығын да бұзады!
Никотиннен басқа темекі түтінінде улы заттар мен канцерогендердің көп мөлшері бар екендігі бұрыннан дәлелденген. Ол жынысына қарамастан барлығына бірдей зиян келтіреді, бірақ әйел ағзасы никотиннің әсеріне көбірек ұшырайды, ол тезірек дамиды және аурулар ауыр өтеді, ал әйелге жаман әдеттен бас тарту қиынырақ. Медицина ғалымдары темекі шегетін әйелдерде миокард инфарктісі темекі шегетін еркектерге қарағанда 3 есе жиі кездесетінін анықтады. Егер әйел темекі шегетін болса және ауызша контрацептивтерді қатар қабылдаса, онда оның миокард инфарктісінің даму қаупі 20 есе артады. Әйелдер темекі шегу “сәні” үшін аяусыз зардап шегеді!
Темекі шегудің әйел ағзасына әсері:
Темекі шегу және жүктілік
Жүктілік және темекі шегу үйлесімді емес заттар!
Жоғарыда айтылғандай, темекі түтіні қан жасушаларының тіндерге оттегінің қажетті мөлшерін жеткізу қабілетін бұзады, сондықтан оларда оттегі жетіспеушілігі дамиды. Ең маңызды органдар – жүрек, ми, эндокриндік органдар, жыныстық жүйе бұған әсіресе сезімтал. Мұндай жағдайларда қажетті гормондардың өндірісі тежеледі, аналық жасушаның, яғни болашақ баланың ұрықтануы мен қалыпты дамуы бұзылады! Ғалымдар темекі шегетін ата-аналарда ұлдардың қыздарға қарағанда сирек туылатынын анықтады, өйткені Y хромосомасы бар ұрықтанған бала жүктіліктің басында жиі қайтыс болады. Сонымен қатар, темекі шегетін ата-аналардың ұрығы оттегі жетіспеушілігінен қайтыс болуы мүмкін, өйткені никотин тамырларды тарылтады және плацентадағы қалыпты қан ағымын бұзады, бірақ нәресте өте кішкентай және қорғансыз. Дәл осы фактор ұрықтың әртүрлі даму ауытқулары мен деформацияларына әкелуі мүмкін. Гинекологтар темекі шегетін жүкті әйелдерде жүктіліктің басталуына дейін темекіні тастағандарға қарағанда ұрықжолдастың бөліну қаупі жоғары екенін бұрыннан байқаған. Егер жүкті әйел күніне бір қорап темекі шегетін болса, онда қауіп 65% – ға дейін артады.
Анасының құрсағындағы нәрестелер тек анасының темекі шегуінен ғана емес, сонымен қатар басқа біреудің темекі түтінінің әсерінен де зардап шегеді, өйткені анасы бұл түтінді жұтып, баласына қанмен уландырады. Егер әйел темекі шекпесе де, бірақ темекі шегетіндердің арасында жабық кеңістікте болса, бала үшін салдарлары бірдей. Жүкті әйелдерге темекі түтінінің әсері өздігінен түсік түсірудің, өлі туудың және кенеттен нәресте өлімі синдромының (КНӨС) негізгі себептерінің бірі болып табылады.
Темекі шегу және емізу
Әйелдердің денсаулығы нәзік, ал нәрестенің денсаулығы одан да нәзік. Емшекпен емізу кезінде темекі шегу кішкентай ағзаға жүктілік кезіндегідей зиян келтіреді. Тіпті күніне бір-екі темекі де балаға үлкен зиян келтіруі мүмкін, өйткені ол нәресте кезінен бастап түтіннің уытты әсеріне ұшырайды, никотинге тәуелді болады және оның барлық зардаптарынан зардап шегеді.
Құрметті әйелдер, сіз өзіңіз үшін ғана емес, сонымен бірге сіз көтерген және дүниеге әкелген кішкентай өміріңіз үшін жауапкершілік туралы ойланыңыз. Сондықтан, қыздарға, бойжеткендерге, әйелдерге ең жақсы кеңес – темекі шегуді бастамаңыз, бұл «сәнді әдетке» алданбаңыз, өйткені темекі өнімдерінің жарнамасы және қолында темекі бар сәнді әйелдердің әдемі суреттері – бұл бизнес, бұл сіздің есебіңізден пайда табу үшін мамандардың жұмысы. Темекі шегетін ерлер мен әйелдер ақшаны ғана емес, ең бастысы денсаулығын жоғалтады.
Өзіңізге қамқорлық жасаңыз және әрқашан сау болыңыз!
Смаилова Ф.К. СӨС дәрігері

Жазғы ыстық ауа-райы жағдайында адам ағзасы сұйықтықты тез жоғалтады, сондықтан сусыздандыруға жол бермей, оның қорын уақытылы толықтыру қажет.
Сусыздандыру – бұл су балансы қалыптыдан төмен болатын жағдай. Әдетте, сау адамда ішке қабылдайтын және бөлінетін сұйықтық мөлшері қатаң тепе-теңдікте болады және ағзадағы су балансын қамтамасыз етеді. Бұл көрсеткіш тіпті 2-3% төмендеген кезде сусыздандырудың алғашқы белгілері пайда болуы мүмкін, мысалы:
Аса ауыр жағдайларда әлсіздік, бас айналу, көру қабілетінің бұзылуы, аяқтың құрысуы, жалпы жағдайының нашарлауы дамуы мүмкін. Көрсетілген белгілерге назар аударып, оларды дер кезінде емдеу қажет, өйткені су балансының қалыптыдан 20% – ға төмендеуі адам өліміне әкелуі мүмкін. Бұл ағза жасушаларындағы барлық биохимиялық процестер судың қатысуымен жүретіндігіне байланысты болады, оның жетіспеушілігі кезінде қан көлемі күрт төмендейді, ол қою және тұтқыр болады, бұл ұсақ тамырлардағы қан айналым мен зат алмасудың бұзылуына, баяу өтуіне алып келеді. Сонымен қатар, ыстық уақытта адам терімен көп мөлшерде электролиттерді жоғалтады, бұл ағзаның күйіне теріс әсер етеді. Осындай себептерге байланысты жаз уақытында су ішу режимін дұрыс ұйымдастыру және сақтау өте маңызды.
Тиісті су балансын сақтау үшін диетологтар келесі ережелерді сақтауға кеңес береді:
Егде жастағы адамдар нені есте сақтауы керек
Орта есеппен адам ағзасы 75 %, ми – 85 %, қан – 95% судан тұрады. Жасы ұлғайған сайын ағзадағы су мөлшері азаяды. Зерттеу нәтижелері бойынша егде жастағы және кәрі жастағы адамдарда шөлдеу сезімінің бәсеңдеуі, бүйрек қызметінің төмендеуі, физикалық белсенділіктің шектелуі, су қабылдау мөлшерінің азаюы анықталады. Егде жастағы адам үшін 25-30 сағат ішінде сұйықтықты қабылдамау өте қауіпті, себебі жаздың ыстығында жүрек-қан тамырлары және ағзаның басқа жүйелері ауруларының күшеюіне алып келуі мүмкін, соның ішінде гипертония, қан тамырларының бұзылуы, тромбоз, естің жоғалуы, инсульт аурулары.
Сондықтан егде жастағы адам үшін күніне жеткілікті мөлшерде сұйықтық қабылдау өте маңызды. Кем дегенде 1700 мл су ішу ұсынылады, ал қоршаған ортаның температурасын ескере отырып, бұл мөлшер артады. Ішілген сұйықтық егде жастағы адамдарда іш қатудың нәзік мәселесін шешуге және ылғалдануға көмектеседі.
Сонымен қатар жүрек-қан тамырлары патологиясы, семіздік, гипертония, қант диабеті, бүйрек аурулары бар адамдар ыстық ауа-райында дәрігермен үнемі байланыста болуы керек және су мен микроэлементтердің қажетті тепе-теңдігін сақтау үшін қабылданатын сұйықтық мөлшерін түзету қажет.
Смаилова Ф.К. салауатты өмір салты дәрігері



Жазғы ыстық ауа-райы жағдайында адам ағзасы сұйықтықты тез жоғалтады, сондықтан сусыздандыруға жол бермей, оның қорын уақытылы толықтыру қажет.
Сусыздандыру – бұл су балансы қалыптыдан төмен болатын жағдай. Әдетте, сау адамда ішке қабылдайтын және бөлінетін сұйықтық мөлшері қатаң тепе-теңдікте болады және ағзадағы су балансын қамтамасыз етеді. Бұл көрсеткіш тіпті 2-3% төмендеген кезде сусыздандырудың алғашқы белгілері пайда болуы мүмкін, мысалы:
Аса ауыр жағдайларда әлсіздік, бас айналу, көру қабілетінің бұзылуы, аяқтың құрысуы, жалпы жағдайының нашарлауы дамуы мүмкін. Көрсетілген белгілерге назар аударып, оларды дер кезінде емдеу қажет, өйткені су балансының қалыптыдан 20% – ға төмендеуі адам өліміне әкелуі мүмкін. Бұл ағза жасушаларындағы барлық биохимиялық процестер судың қатысуымен жүретіндігіне байланысты болады, оның жетіспеушілігі кезінде қан көлемі күрт төмендейді, ол қою және тұтқыр болады, бұл ұсақ тамырлардағы қан айналым мен зат алмасудың бұзылуына, баяу өтуіне алып келеді. Сонымен қатар, ыстық уақытта адам терімен көп мөлшерде электролиттерді жоғалтады, бұл ағзаның күйіне теріс әсер етеді. Осындай себептерге байланысты жаз уақытында су ішу режимін дұрыс ұйымдастыру және сақтау өте маңызды.
Тиісті су балансын сақтау үшін диетологтар келесі ережелерді сақтауға кеңес береді:
Егде жастағы адамдар нені есте сақтауы керек
Орта есеппен адам ағзасы 75 %, ми – 85 %, қан – 95% судан тұрады. Жасы ұлғайған сайын ағзадағы су мөлшері азаяды. Зерттеу нәтижелері бойынша егде жастағы және кәрі жастағы адамдарда шөлдеу сезімінің бәсеңдеуі, бүйрек қызметінің төмендеуі, физикалық белсенділіктің шектелуі, су қабылдау мөлшерінің азаюы анықталады. Егде жастағы адам үшін 25-30 сағат ішінде сұйықтықты қабылдамау өте қауіпті, себебі жаздың ыстығында жүрек-қан тамырлары және ағзаның басқа жүйелері ауруларының күшеюіне алып келуі мүмкін, соның ішінде гипертония, қан тамырларының бұзылуы, тромбоз, естің жоғалуы, инсульт аурулары.
Сондықтан егде жастағы адам үшін күніне жеткілікті мөлшерде сұйықтық қабылдау өте маңызды. Кем дегенде 1700 мл су ішу ұсынылады, ал қоршаған ортаның температурасын ескере отырып, бұл мөлшер артады. Ішілген сұйықтық егде жастағы адамдарда іш қатудың нәзік мәселесін шешуге және ылғалдануға көмектеседі.
Сонымен қатар жүрек-қан тамырлары патологиясы, семіздік, гипертония, қант диабеті, бүйрек аурулары бар адамдар ыстық ауа-райында дәрігермен үнемі байланыста болуы керек және су мен микроэлементтердің қажетті тепе-теңдігін сақтау үшін қабылданатын сұйықтық мөлшерін түзету қажет.
Смаилова Ф.К. салауатты өмір салты дәрігері
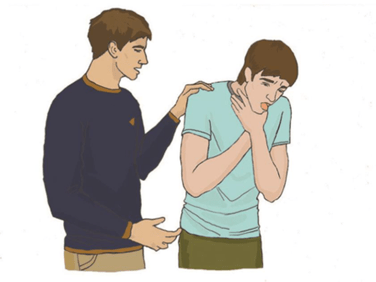
Біздің өміріміздегі төтенше жағдайлардың бірі – тыныс алу жолдарына бөгде заттардың түсуі. Бұл жағдай кез келген жаста және кез келген жағдайда пайда болуы мүмкін – үйде, көшеде, кафеде, пойызда немесе көлікте, өйткені тыныс алу жолдарының ішінара немесе толық бітелуіне байланысты тыныс алу жеткіліксіздігі дамуы, тіпті өлімге дейін алып баруы мүмкін. Жәбірленуші сіздің балаңыз, туысыңыз немесе бейтаныс адам болуы мүмкін. Жәбірленушіге көмек көрсетудің табыстылығы басқалардың және көмек көрсететін адамның сауатты әрекеттеріне тікелей байланысты. Мысалы, дүние жүзіндегі көптеген мейрамханаларда даяшылар жұмысқа қабылдау кезінде Геймлих әдісін (Heimlich) меңгеруі қажет.
Бөгде заттың тыныс алу жолдарына түсу себептері. Балаларда бұл жағдай көбінесе 2 жастан 4 жасқа дейінгі аралықта кездеседі, бірақ үлкен жаста да болуы мүмкін. Кішкентай балалар тамақ ішу кезінде жиі ойнайды және аузына кішкентай заттарды салып, содан кейін оны кездейсоқ жұтып қоюы мүмкін.Ересектерде тамақты шайнамай тез қабылдағанда, тамақ ішу кезінде белсенді сөйлесу немесе күшті алкогольдік интоксикация жағдайында тыныс алу жолдарына түсуі мүмкін. Ауызына тіс шұқығыш, тырнақ, ине, түйме, тиын ұстайтын әдеті бар адамдардың тыныс алу жолдарына бөгде заттың түсуі әлдеқайда жоғары. Көбінесе бөгде денелердің аспирациясы неврологиялық бұзылыстарда (инсульт, миастения және т.б.) және бас миының жарақаттары кезінде болады.
Бөтен дененің енуіне байланысты тыныс алу жолдарының бітелу белгілері
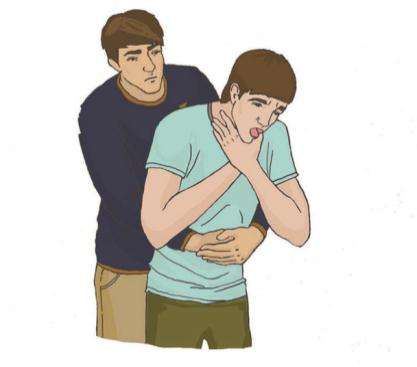
Мұндай жағдайлардың күтпеген жерден пайда болуына байланысты симптомдар жедел дамиды: кенеттен адам сөйлесуді, күлуді, айғайлауды немесе жылауды тоқтатады және қолымен тамағын ұстайды. Қатты жөтел пайда болады, жәбірленуші сұрақтарға жауап беруді тоқтатады, тыныс алғанда сырылдар мен ысқырықтар естіледі. Тыныс алу жолдарының бітелуі ішінара немесе толық болуы мүмкін. Тыныс алу жолдарының ішінара обструкциясы кезінде зардап шегуші тыныс алу қабілетін, қиын болса да, жоғалтпайды, есі сақталады.
Не істеу керек:
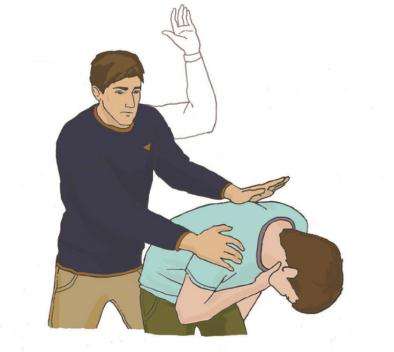
Егер 5 соққыдан кейін бөгде дене шықпаса, сізге:
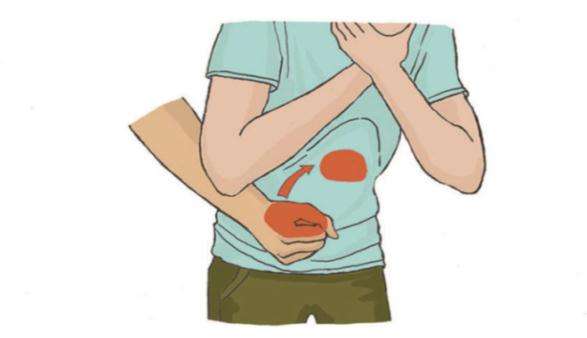
 Геймлих әдісін орындау (абдоминалды басулар)
Геймлих әдісін орындау (абдоминалды басулар)
Маңызды! Егер бөгде денені алып тастау мүмкін болмаса, ішіне 5 қысым жасап, арқасынан 5 рет соғу арқылы оны алып тастау әрекетін жалғастыру қажет.
Жоғарғы тыныс алу жолдарының өтімсіздігі толық бұзылған кезіндегі алғашқы көмек көрсету
Тыныс алу жолдарының толық бітелуінің белгілері:
Бұл жағдайда уақыт жоғалтуға болмайды! Бұл жерде шешуші фактор уақыт болып табылады – көмек неғұрлым тез басталса, зардап шегушінің жандану ықтималдығы соғұрлым жоғары болады.Жедел медициналық жәрдем бригадасын дереу шақырып, одан әрі алгоритм бойынша әрекет ету қажет:¾ жәбірленушіні бүйіріне жатқызып, екінші қолмен ұстап, иық аралықтарының арасына алақаныңыздың негізімен 5 рет қатты соққы жасаңыз. ¾ әсері болмаса, дәрігерлер келгенге дейін дереу жүрек-өкпе реанимациясын бастау керек, ол үшін төс сүйегіне 5 см тереңдікте қолмен ырғақты қысым жасап және өкпенің жасанды тынысын орындау қажет. Көмек көрсету кезінде ауыз қуысында бөтен дененің болу болмауын қадағалаңыз, пайда болған жағдайда дереу алып тастаңыз.
Бір жасқа дейінгі балаларда бөгде денеден туындаған жоғары тыныс алу жолдарының өтімділігінің толық бұзылуы кезінде алғашқы көмек көрсету алгоритмі
Белгілері:
Алғашқы көмек:
Егер бала есінен танып қалса, төс сүйегіне төрт саусақпен ырғақты басуды және жасанды тыныс алуды бастау керек.
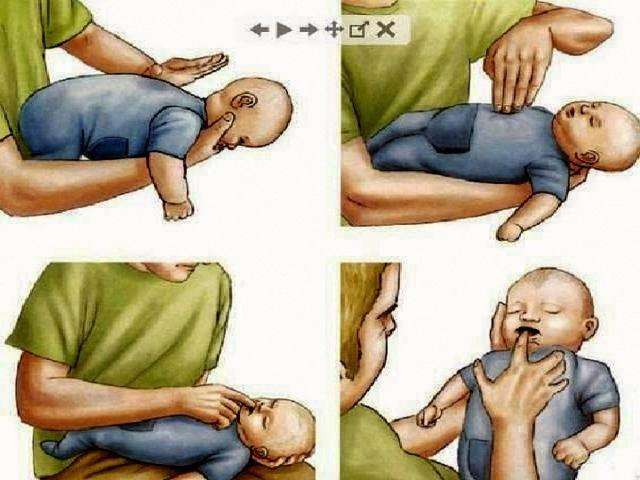
ЖМКК бөлімшесі дәрігері Н.О. Медеубеков

Әсіресе жаз мезгіліндегі қайғылы оқиғалардың бірі, суға батудан болған адам өлімі болып табылады. Соның ішінде балалардың қаза болуы 2 есе қайғылырақ!
Суға бату – бұл тыныс алу жолдарына көп мөлшерде судың түсуі нәтижесінде болған механикалық асфиксия (тұншығу) түрі. Суға бату сондай-ақ жүректің суық суда рефлекторлық тоқтауынан немесе дауыс байламдарының спазмы салдарынан туындауы мүмкін, бұл тыныс алудың тоқтауына әкеледі.
Адам суға өз еркімен: шомылу, балық аулау, су астында аң аулау сияқты немесе кездейсоқ жағдайларда да: кеме апаты, суға құлау, зардап шеккендерге көмек көрсету кезінде де түсуі мүмкін.
Статистика бойынша суға бату жағдайларының 80%-ы суға түсудегі ережелердің сақталмау салдары болып табылады. Сонымен қатар, адам жүзе алмағандықтан емес, дүрбелең тудыратындықтан суға батады!
Судағы жазатайым оқиғалардың негізгі себептері:
Адамның суға батып бара жатқанын қалай түсінуге болады?
Шынайы өмірде адам кинодағы сияқты суға батпайды. Суға батқан адам қолын қатты көтермейді, айқайламайды, суды көп шашыратпайды, көмекке шақыра алмайды – ол үшін оған ауа жетпейді! Жақын арадағы адамдар тіпті адамның қиындықта екенін де байқамауы мүмкін.
Суға батып бара жатқан адамның белгілері:
Егер сіз адамды суға батып бара жатыр деп ойласаңыз, оған назар аударып, бәрі дұрыс па деп сұраңыз. Егер сізге жауап бермесе немесе сіз мағынасыз көзқарас байқасаңыз, бұл көмек көрсетуге белгі болып табылады. Мұндай жағдайда басты ереже – уақыт жоғалтпау, өзіңді қолға алып, келесі қадамдарды орындау:
Есте сақтаңыз! Суға бату кезінде реанимация кемінде 30 минут жүргізіледі, тіпті оның әсері болмаса да
Егер зардап шегушінің өз бетінше тыныс алуы қалпына келсе, жедел медициналық жәрдем бригадасы келгенге дейін оны бүйіріне жатқызып, үстін жауып, денесін жылытыңыз. Оны жалғыз қалдырмаңыз, жай-күйін қадағалаңыз, өйткені кез келген сәтте оған қайтадан реанимация қажет болуы мүмкін.
Есте сақтаңыз!
Өзіңіздің қауіпсіздігіңізді ешқашан ұмытпаңыз және апатқа ұшыраған адамға көмек көрсетуге әр-дайым дайын болыңыз!
ЖМКК бөлімінің меңгерушісі м.ғ.м. Амиров Д.Б.

Маймыл шешек — дене қызуының көтерілуімен, жалпы интоксикациямен және бөртпенің пайда болуымен сипатталатын жануарлар мен адамдардың жұқпалы ауруы. Аурудың қоздырғышы поксвирустар тұқымдасының вирусы болып табылады – генетикалық тұрғыдан вариола вирусына жақын (адамның шешек ауруы). Вирус алғаш рет 1958 жылы Орталық Африкада ауру маймылдардан бөлініп, кейін басқа аймақтарда да анықтала бастады.
Маймыл шешек – өте жұқпалы ауру, оның бірнеше берілу жолдары бар, сондықтан тез таралады. Дүниежүзілік денсаулық сақтау ұйымының мәліметі бойынша, биылғы жылдың басынан бері Конго Демократиялық Республикасында (КДР) маймылдың 13 700-ден астам жағдайы тіркеліп, осы инфекциядан 570-тен астам адам қайтыс болды. Қазіргі уақытта ауру КДР, Орталық Африка Республикасы, Бурунди, Кения және Руандада бір мезгілде байқалады. Маусым айының соңында бұл ауру 116 елде, соның ішінде Еуропада тіркелді. Осыған байланысты ДДҰ маймыл індетін жаһандық төтенше жағдай деп жариялады.
Дүниежүзілік денсаулық сақтау ұйымы өз веб-сайтында 2022 жылдың мамыр айында бұл ауру кенеттен Еуропада, Солтүстік және Оңтүстік Америкада, содан кейін бүкіл әлемде кенеттен және тез тарағанын еске салады. Нәтижесінде 2022-2023 жылдар аралығында 110 елде 87 мың адам аурумен ауырып, 112 науқас қайтыс болды. Бірақ қазіргі эпидемия анағұрлым қауіпті штаммнан туындады және ДДҰ бұл ауруға ағылшын тіліндегі жаңа термин « M pox » «маймыл шешегінің» синонимі ретінде ойлап тапты.
Көп жағдайда Mpox ауру жеңіл, бірақ ауру кейбіреулерде, әсіресе иммунитеті әлсіреген адамдарда ауыр асқынулар мен өлімге әкелуі мүмкін. 2024 жылы Оңтүстік Африкада анықталған алғашқы жеті жағдайдың барлығы АИВ-мен өмір сүретін иммунитеті төмен адамдарда болды. Олардың арасында қант диабетімен ауыратын науқас болды.
Маймыл шешегінің вирусы микроскоппен
Инфекцияның көздері мен резервуарлары приматтар, дала иттер, африкалық тиіндер, гамбия егеуқұйрықтары, тышқандар болып табылады. Адамдар арасында ауру жыл бойы кездеседі және жасына қарамастан барлығына әсер етеді.
Аурудың таралу жолдары:
Яғни, вирус адам ағзасына тыныс алу жолдары, көздің және ауыздың шырышты қабаттары, жыныс мүшелері, зақымдалған тері арқылы (мысалы, жануарлардың шағуынан) түсуі мүмкін.
Негізгі қауіп факторлары:
Маймыл шешегінің белгілері
Адам ағзасына түскеннен кейін вирус аймақтық лимфа түйіндерінде ұзақ уақыт сақталады, онда ол көбейеді, содан кейін қан арқылы және/немесе лимфогенді жолмен бүкіл мүшелерге таралады. Инкубация мерзімі 5- тен 21 күнге дейін созылады . Маймыл ауруы кейде асимптоматикалық болып табылады және кейбір науқастарда ауру жануармен тікелей байланыста болған жағдайда ғана жергілікті бөртпе пайда болады;
Ауыр клиникалық көріністері бар адамдарда ауру бас ауруымен, әлсіздікпен, қалтыраумен және дене температурасының 39,5-40 ° C дейін көтерілуімен жедел басталады. Қоздырғыштың енген жеріне жақын орналасқан лимфа түйіндері қабынып, көлемі ұлғаяды және ұлғаяды. ұстағанда ауырады. Ауыр интоксикация салдарынан тәбеттің төмендеуі, жүрек айнуы, құсу мүмкін, безгегі, қалтырау, бұлшықет ауыруы дамиды және тән бөртпе пайда болады.
Маймыл шешегіндегі бөртпенің ерекшеліктері:
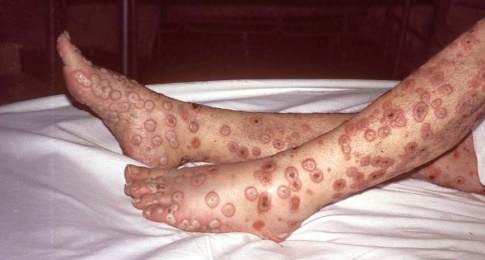
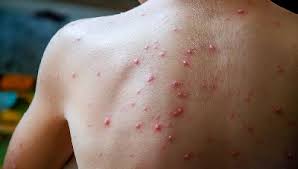
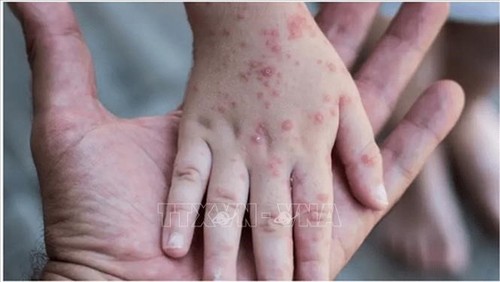
Асқынулар
Диагноз қою үшін пациенттер зертханалық және аспаптық зерттеулерден өтеді. Науқас жұқпалы аурулар ауруханаларында емделеді, жеңіл жағдайларда емдеу үйде жүргізіледі.
Маймыл шешегінің алдын алу
Өзіңізді және басқаларды маймыл шешегінен қорғау үшін инфекцияның белгілерін және жұқтыру жолдарын білуіңіз керек.
Маймыл шешек пен адам шешегінің негізгі айырмашылығы – науқастардың 90% дерлік болуы бөртпе пайда болғанға дейін дамитын лимфаденит (ұлғайтылған лимфа түйіндері).
Аурудың алдын алу үшін жалпы қабылданған шараларды сақтау қажет:
Болат А.Б., салауатты өмір салты дәрігері
Атеросклероз – серпімді және бұлшықетті-эластикалық артериялардың ішкі қабықтарында холестеринді (липидті, майлы) шөгінділердің түзілуімен жүретін созылмалы ауруы. Бұл тамырларға қолқа және оның тармақтары, жүрек, ми, ішек, бүйректер және аяқтардың артериялары жатады. Шөгінділер қантамырларының тарылауына алып келеді, сол себептен ағза ішіндегі қан ағымының нашарлауына байланысты түрлі асқынулар дамиды.
Ауру туралы
Атеросклероз 50-60 жастағы ересек ер адамдарда және 60 жастан асқан әйелдерде жиі кездеседі. Бүгінгі таңда бұл аурудың таралуы, әсіресе дамыған елдерде өте жоғары. Көптеген жылдар бойы жүрек-қан тамырлары аурулары бүкіл әлемде өлімнің ең көп тараған себебі болып табылады. Олар жұқпалы аурулар, жарақаттар және қатерлі ісіктерді қоса алғанда, алда болды.
Атеросклероздың түрлері
Атеросклероз жүйелі процесс, көптеген көріністері мен клиникалық түрлері бар ауру. Жіктеу, ең алдымен, патологиялық процестің локализациясына негізделген.
Атеросклероз келесі түрлерге бөлінеді:
Негізгі қауіп факторлар:
Аурудың белгілері:
Атеросклерозды диагностикалау әдістері
45 жастан бастап жыл сайын профилактикалық тексеруден өткен жөн, әсіресе ер адамдар.
Ауру неғұрлым ертерек анықталса, асқыну қаупі соғұрлым төмен болады. Тиімді емдеу атеросклероздың дамуын бәсеңдетуге және науқастың жағдайын жақсартуға мүмкіндік береді. Бастапқы тексеруден өту үшін сіз, ең алдымен, жалпы тәжірибелік дәрігерге (жалпы практика дәрігері немесе отбасылық дәрігер ), сондай-ақ кардиологқа (егер сіз жүрегіңіз туралы алаңдасаңыз) немесе невропатологқа (неврологиялық белгілер болса – жадыға) хабарласа аласыз.
Білу маңызды!
Болат А., салауатты өмір салты дәрігері
Тұмау – тұмау вирусы тудыратын тыныс алу жолдарының жедел жұқпалы ауруы. Тұмау ерте заманнан белгілі.
Вирус қалай беріледі? Тұмау вирусы науқас адамнан басқаларға жөтелгенде, сөйлескенде немесе түшкіргенде ауа тамшылары арқылы беріледі.
Тұмаудың инкубациялық кезеңі бірнеше сағаттан 2-3 күнге дейін созылады. Ауру жедел басталады, интоксикация белгілері алдыңғы қатарға шығады – қалтырау, бүкіл денеде ауырсыну, көз алмасын жылжытқанда ауырсыну, қатты әлсіздік.
Тұмаудың асқынулары қандай? Бактериялық флораның белсендірілуіне байланысты тұмау жұтқыншақтың, трахеяның, бронхтың қабынуымен асқынуы мүмкін, отит, менингит және т.б. Сонымен қатар, тұмаудан кейін басқа созылмалы аурулардың өршуі жиі кездеседі.
Тұмаудың алдын алу шаралары:
ӨЗІҢІЗ ЖӘНЕ ЖАҚЫНДАРЫҢЫЗҒА САҚ БОЛЫҢЫЗ

ЕКПЕ САЛЫҢЫЗ
ҚОЛЫҢЫЗДЫ ЖИІ ЖУЫҢЫЗ

ӨЗІН-ӨЗІ ЕМДЕУГЕ БОЛМАЙДЫ
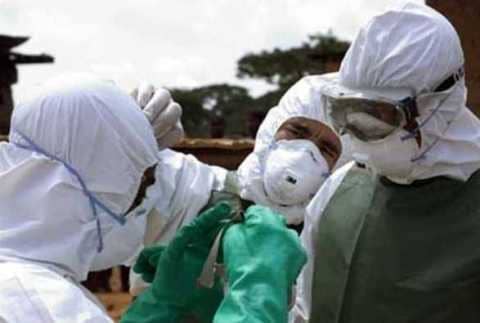
Марбург қызбасы – ауыр интоксикациялық және геморрагиялық синдромдарымен, бауырдың, асқазан-ішек жолдарының, орталық нерв жүйесінің және басқа да ішкі мүшелердың зақымдануымен өтетін табиғи -ошақтық инфекция. Марбург геморрагиялық қызбасы аса қауіпті (карантиндік) инфекциялар тобына жатады, жоғары жұқпалылығымен және өлімімен ерекшеленеді.
Аурудың Еуропада алғашқы таралуы 1967 жылы Марбург және Франкфурт қалаларында тіркелген. Бұл тұтануға Африкадан әкелінген зертханалық жасыл маймылдар себеп болған. Приматтармен байланыста болған қызметкерлер, сондай-ақ науқастарға күтім жасайтын медицина қызметкерлері ауырып қалды. Сол кезде Марбург геморрагиялық қызбасымен ауырған 25 адамның жетісі қайтыс болды. «Марбург геморрагиялық қызбасы», «Марбург ауыруы» деген атаулар осыдан шыққан. Сондай-ақ аурудың синонимдері «Мариди геморрагиялық қызбасы», «жасыл маймылдар ауыруы» болып табылады. Кейіннен ауру жағдайлары африкалық жасыл маймылдар мекендейтін табиғи жерлерде байқалды, бұл оларды инфекцияның негізгі көзі және Марбург вирусының резервуары ретінде қарастыруға негіз берді. Қысқартылған нұсқасында ауыру МВТА – Марбург вирусы тудырған ауыру деп белгіленеді. Германиядан басқа қызба Сербияда, Суданда, ОАР-да, Кенияда да орын алған.
Аурудың себебі
Аурудың қоздырғышы вирус болып табылады. Марбург вирусының табиғи иелері болып жемістермен қоректенетін қанаттар тұқымдас жарғақтар саналады. Марбург вирусы адамдарға жарганаттардан немесе маймылдардан жуғады, әрі қарай адамнан адамға тарайды. Морфологиясы мен қасиеттері бойынша Марбург вирусы Эбола қызбасын тудыратын вирустарға ұқсас, бірақ олардың генетикалық ерекшеліктері бар.
Адам вирусты бірнеше жолмен жұқтырады:
Клиникалық көріністер
Жұқтыру мен инфекцияның алғашқы белгілерінің пайда болуы арасындағы уақыт (инкубациялық кезең) екі күннен 3 аптаға дейін созылады. Симптомдар неғұрлым ерте пайда болса, инфекция соғұрлым ауыр жүреді. Ауру жіті басталады, кенеттен қалтырау пайда болады, дене қызуы көтеріледі (39-40 ° С дейін), қатты бас ауруы, әлсіздік. Бұлшық еттер мен буындардағы аурулар, конъюнктивит, ауыз қуысындағы эрозиялар (жаралар) жиі кездеседі. 2-3 күнде жіті сулы диарея, іштің ауыруы, жүрек айну және құсу қосылуы мүмкін. Аурудың 5- 6 күнінде дененің, аяқ-қолдардың, беттің және мойынның терісінде макулопапулездік бөртпе пайда болады, геморрагиялық белгілер қосылады: мұрыннан, қызыл іектен қан ағады, құсықтың ішінде, нәжісте қан болады, қынаптан қан кету дамиды.
Науқас медициналық мекемеде болған кезеңде инъекциядан кейін немесе венаішілік сұйықтықтарды енгізгеннен, қан талдауын алғаннан кейін тесу орнынан қан кету байқалуы мүмкін. Орта жүйке жүйесі тарапынан өзгерістер адинамиямен, тежелумен, құрысумен, есінен танумен сипатталады.
Ауруды анықтау әдістемелер
Бастапқы сатыларда ауруды безгек, іш сүзегі, менингит және ұқсас вирустық геморрагиялық қызба сияқты басқа инфекциялардан ажырату қиын. Марбург қызбасын анықтау үшін клиникалық-эпидемиологиялық және зертханалық деректер қолданылады. Анамнезді жинау кезінде пациенттің Африканың табиғи-ошақты аудандарында болу фактісі, ықтимал ауру тасымалдаушылармен, жануарлармен және ауру адамдармен байланыс жасау фактілер анықталады.
Марбург қызбасы диагнозын растау үшін молекулалық-биологиялық, серологиялық, электронды-микроскопиялық зерттеулер қолданылады. Биоматериалды зерттеу ең жоғары биоқауіпсіздік талаптарын сақтай отырып, арнайы зертханаларда жүргізіледі.
Марбург геморрагиялық қызбасын емдеу
МВТА-га күдікті науқастар дереу инфекциялық стационарға жеке бокстарға жатқызылады. Пациенттерді күту кезінде жоғары санитариялық-эпидемиологиялық қорғау шаралары сақталады: дезинфекциялық іс-шаралар, медицина персоналын қорғау, емдеу-диагностикалық манипуляциялар мен рәсімдерді қауіпсіз жүргізу күшейтіледі.
Қазіргі уақытта МВТА-га қарсы арнайы препараттар жоқ, сондай-ақ арнайы вакциналар немесе вирусқа қарсы препараттар тіркелмеген. Сондықтан негізгі назар патогенетикалық және симптомдық емдеуге аударылады. Қан кетуді тоқтату үшін венаішілік дезинтоксикациялық терапия, көп ішу, венаішілік тромбоциттік массаны енгізу жүргізіледі. Ауырып жазылған адамдардың плазмасын енгізудің жүргізудің тиімділігі туралы мәліметтер бар (бірақ ол түсінікті себептерге байланысты өте аз). Бактериялық асқынулардың дамуы кезінде антибиотиктер тағайындалады.
Ауырудың болжамы және алдын алу
МВТА ауыр болжамға ие – Марбург геморрагиялық қызбасымен ауыратындар арасындағы өлім-жітімі 25-70% құрайды. МВТА жағдайлары анықталған кезде аса қауіпті инфекциялармен жұмыс істеу кезінде ұсынылатын сақтық шараларын қатаң сақтау қажет.
Ауырудың таралуына қарсы күрестің басты және маңызды шарты халықпен өзара іс-қимыл жасау болып табылады. Вирустың адамнан адамға берілу ауқымын қысқартудың тиімді тәсілі адамдардың МВТА қауіп факторлары және оның алдын алу шаралары туралы хабардарлығын арттыру болып табылады.
Алдын алу шаралары:
Смаилова Ф.К. СӨС дәрігері

Жыл сайын 14 қарашада әлем медицина қауымдастығы қант диабетіне қарсы күрес күнін атап өтеді. Халықаралық диабет федерациясы жыл сайын күннің ұраны мен аурудың алдын алу, емдеу мен бақылаудың тиімді әдістерін әзірлеу жөніндегі қызметтің басым бағыттарын айқындайды. 2024-2026 жылдарға арналған диабетпен күрес күндерінің ұраны «Диабет және әл-ауқат» болып табылады. Бұл шақыру ауыруды уақытылы анықтау, сапалы медициналық көмекке қол жеткізу және қоғам тарапынан қолдау көрсету кезінде диабетпен ауыратын әрбір адамның аман-есен өмір сүруге мүмкіндігі бар екенін көрсетеді.
14 қараша күні таңдалғаны кездейсоқ емес. Бұл күні 1891 жылы канадалық дәрігер және физиолог Фредерик Бантинг дүниеге келді, ол алғаш рет ұйқы безі гормоны – инсулинді ашты. Бұл ашылу қант диабетін емдеудің тиімді әдістерінің бірі болып жүз мыңдаған адамның өмірін сақтап қалды.
Қант диабеті (ҚД) – созылмалы дерт. Ауырудың негізінде глюкоза (қандағы қант) алмасуының бұзылуы жатады. Диабет кезде глюкоза дене тіндеріне сіңе алмайды, сол себептен оның қандағы концентрациясы бірнеше есе өседі. Бұл жағдай гипергликемия деп аталады. ДДҰ сарапшыларының мәліметінше, қант диабеті өлім-жітімді 2-3 есеге арттырады және өмір сүру ұзақтығын қысқартады, себебі – ол басқа аурулардың, әсіресе жүрек-қан тамырлары жүйесінің даму қаупін арттырады.
Қант диабетінің екі түрі бар, олардың өздері ішінде басқа өзгеше турлерге бөлінеді:
Айта кету керек, 2019 жылы ДДҰ қант диабетінің жаңа сыныптамасын жариялады. Алдыңғысына қарағанда жаңа нұсқа 1 типті ҚД және 2 типті ҚД кіші типтерге бөлмейді және жаңаларын ұсынады: «гибридті ҚД типтері» және «сыныпталмаған ҚД». Бұл жіктеме көбінесе аурудың дебютінде ҚД типін анықтау проблемасымен бетпе-бет келетін тәжірибелік дәрігерге бағытталған және емдеу тактикасын таңдауға көмектесуге арналған. Бірақ әлемдік медицина негізгі екі түрге бөлінетін алдыңғы сыныптаманы пайдалануды жалғастыруда.
Халықаралық диабет федерациясының деректері бойынша, 2024 жылы әлемде қант диабетпен ауыратын науқастар саны 463 миллионнан асты. Әсіресе, үлесі барлық жағдайлардың 85% -дан астамын құрайтын 2 типті ҚД сырқаттанушылығы апатты түрде өсуде. Оның ішінде көбісін 40 асқан ересектер құрайды. ХХ ғасырдың соңында 2 типті ҚД тіпті жастар мен жасөспірімдерде де тіркеле бастады.
2-типтегі қант диабеттің үлкен әлеуметтік маңыздылығы – оның ерте мүгедектікке және қан тамырлары асқынуларының дамуымен туындайтын өлімге алып келуінде. ҚД кезінде микроангиопатия (ретинопатия – көздің зақымдануы, нефропатия – бүйректің зақымдануы), макроангиопатия (миокард инфаркты, инсульт, аяқтардың гангренасы), нейропатия дамиды. Қант диабеті – соқырлықтың, уремиядан өлімнің жиі кездесетін себебі. Аяқтардың ампутацияларының 40%-дан астамы «диабеттік табаны» синдромына және аяқ гангренасына байланысты жүргізіледі.
Осының бәрі диабет проблемасы бүкіл әлем халқы үшін аса өзекті екенін растайды. Көптеген зерттеулер көрсеткендей, көптеген ересектерде глюкоза алмасу бұзылыстары бар, бірақ олар қант диабеті бар екенін білмейді.
Ауруды уақтылы анықтау, елеулі және қауіпті асқынуларға жол бермеу, гликемия деңгейін бақылауда ұстау және жоғары сапалы өмір сүру үшін қан глюкозасының қалыпты мәнін білу және уақтылы медициналық көмекке жүгіну қажет.
Мына сандарды есте сақтаңыз:
Қандағы қанттың қалыпты деңгейі
3,3 – 5,5 ммоль/л
Аш қарындағы қандағы глюкоза көрсеткіштерінің өзгеруі
5,6-6,9 ммоль/л
шегінде дәрігерге бару үшін себеп болып табылады
Екінші типтегі қант диабетінің алдын алу
Бәріміз білуіміз керек – екінші типті диабеттің алдын алуға болады. «Диабет ауру емес, өмір салты» деген ұғым бар. Егер қарапайым шаралар сақталса, диабеттің даму қаупі едәуір азаяды. Олардың ішінде:
Өмірдің басты құндылығы – денсаулық. Ол сатылмайды, оны ешкім қарызға бермейді! Денсаулықты жас кезінен бастап, адам өмірінің алғашқы күндерінен бастап тек сақтауға және жақсартуға болады.
Өзіңізді сақтаңыз және әрқашан сау болыңыз!
Ибраева А.С., дәрігер эндокринолог

Жыл сайын 18-24 қараша күндері аралығында ДДҰ бастамасымен микробтарға қарсы препараттарға төзімділік проблемасы туралы Дүниежүзілік хабардарлықты арттыру апталығы өткізіледі. Бұл жаһандық әлемдік науқан 2015 жылдан бастап жүргізіліп келеді және адамдардың инфекциялар, бактерияға қарсы препараттар туралы және «дәрілік тұрақтылық» ұғымы туралы білімдерін арттыруға бағытталған. 2024 жылғы Дүниежүзілік апталықтың тақырыбы “Ағарту. Үгіт-насихат. Қазір әрекет ету”. Микробқа қарсы препараттарға төзiмдiлiк проблемасы адамдар мен жануарлардың денсаулығына, азық-түлiк қауiпсiздiгiне күштi әсер ететiн, сондай-ақ қоршаған ортаны ластау сияқты экологиялық проблемалармен тығыз байланысты. Бұл өткiр әлемдiк дағдарыс болып табылады.
Адамзаттың бүкіл тарихы микроорганизмдермен және жұқпалы аурулармен тығыз байланысты. Инфекциялар миллиондаған адамның өмірін қиған қорқынышты індеттерді тудырған еді. Соңғы COVID-19 пандемиясы қазіргі заманғы медицинаның барлық жетістіктеріне қарамастан, адам ағзасы инфекция алдында осал болып қалатынын көрсетті.
Дәрігерлер қоздырғыштардың антибиотиктерге төзімділігі проблемасымен бүкіл әлемде бетпе-бет кездесіп келеді. Пневмония, менингит, туберкулез, іріңделген жаралар, сепсис, ішек инфекциялары – антибиотиктердің тиімділігінің төмендеуінен емдеуді қиындататын кейбір ғана аурулар. Қазіргі күні «ПАНРЕЗИСТЕНТТІК», яғни антибиотиктердің бірнеше тобына және оларға қарсы қолданылатын барлық препараттарға төзімділігі бар патогенді бактериялар барған сайын көбеюде. Мұндай микроорганизмдерді «СУПЕРБАКТЕРИЯ» деп те атайды.
Дәріге төзімді микроорганизмдер, оның ішінде бактериялар, вирустар, саңырауқұлақтар мен паразиттер адамдар, жануарлар мен өсімдіктер арасында, сондай-ақ қоршаған ортада пайда болуы және таралуы мүмкін. Олар шекараны білмейді және барлық жерде және барлығына қауіп төндіреді.
Микробтарға қарсы препараттарға төзімділік қаупітілігі неде?
2019 жылғы сәуірде БҰҰ сарапшылары есеп жариялады. Есепте олар бактериялардың микробтарға қарсы препараттарға, оның ішінде антибиотиктерге төзімділігінің (резистенттілігінің) ауқымы мен салдарын көрсетті. Сарапшылар жыл сайын бүкіл әлемде 700 мыңнан астам адам антибиотиктерге төзімді микроорганизмдер тудырған аурулардан қайтыс болатынын айтты. Олардың болжамынша, бұл сан жылдан жылға өсіп, 10 жылдан кейін бірнеше миллионға жетеді.
Антибиотиктерге төзімділік қалай пайда болады?
Көптеген адамдар антибиотиктерге төзімділікті адам ағзасы алады деп қателесіп тур. Шын мәнінде адамдар емес, микроорганизмдер антибиотиктерге «ден қоюды» тоқтатады. Микробқа қарсы препараттарға төзімділік – бұл микрофлораның әртүрлілігі арасындағы табиғи құбылыс. Эволюцияның бүкіл процесі бойы әртүрлі микроорганизмдер арасында «бәсекелестік», тіршілік үшін күрес болды. Бактериялар мутациялануы, ДНҚ (гендердің) өзгеруі, метаболизмді өзгертуі мүмкін, олар әртүрлі жағдайларға бейімделеді және өзін қорғай алады. Миллиондаған жылдар бойы бактериялар қалған микрофлорамен күресу үшін кейбір заттарды өндіреді, ал басқа микроорганизмдер, өз кезегінде, осындай қосылыстардан қорғану механизмдерді қолданады. Осы тетікті олар бактерияға қарсы препараттардың әсеріне жауап ретінде де пайдаланады. Антибиотиктерді дұрыс пайдаланбаған жағдайда тірі қалған және тұрақтылық алған бактериялар көбеюін жалғастырады, оңай таралады және қиын емделетін инфекцияларды туындатады.
Микробтардың бактерияға қарсы препараттарға төзімділігін болдырмау үшін антибиотиктерді қабылдау ережелерін сақтау қажет:
Антибиотиктерді дұрыс пайдаланбау – антибиотиктерге төзімділіктің дамуының негізгі себебі.
Бүкіләлемдік микробқа қарсы препараттарды дұрыс пайдалану апталығы кең жұртшылықты, медицина қызметкерлері мен жауапты тұлғаларды микробтарға қарсы препараттарға төзімділіктің одан әрі қалыптасуын болдырмау үшін бактерияға қарсы, вирусқа қарсы, саңырауқулакқа қарсы және паразитке қарсы дәрілік заттарды дұрыс пайдалануға шақырады.
Смаилова Ф.К. СӨС дәрігері

Дәрігерге барған кезде науқастар көбінесе шаршау және жалпы әлсіздік барын айтып, шағымданады.
– Көптеген адамдар «созылмалы шаршау» туралы айтады, бірақ біраз демалған соң олардың жағдайы айтарлықтай жақсарады да дәрігерлерге қайта жүгінбейді. Созылмалы шаршау синдромы (CFS) көптеген адамдарда әлсіздік түрінде пайда болуы мүмкін. 6 айдан аса уақытқа созылатын симптомдық белгі адамның өмір сүру салтына кері әсер етеді. Бұл әртүрлі жағдайда байқалады және кейде есебептері түсініксіз дейді – Ұлттық госпитальдің салауатты өмір салтын ұстану бойынша маманы, дәрігер Флюра Смайылова.
«Созылмалы шаршау синдромы» терминін алғаш рет 1988 жылы ауруларды бақылау орталықтары (CDC, Атланта, АҚШ) қолданған. Бұрын бұл жағдай әртүрлі атаулармен сипатталған. Жалпы әлсіздік, көңіл-күйдің төмендеуі, созылмалы бруцеллез және нейроциркуляциялық дистония сияқты белгілер болады. CFS ерекшелігі – бұл жағдайдың инфекциялық, гормондық, иммунологиялық немесе психологиялық себептері сенімді түрде анықталмаған. CFS дамуының себебі, Эпштейн-Барр вирусы да, Лайма ауруы да, кандидоз да, цитомегаловирус да емес екендігі дәлелденді. Көптеген зерттеушілер синдромның этиологиясын көп факторлы деп санайды. Оның ішінде генетикалық бейімділік, микробтардың әсері, токсиндер, басқа физикалық әсерлер немесе эмоционалдық жарақат бар. Созылмалы шаршау синдромы – бұл үлкен қалалардың тұрғындарына тән. Онда адамдарға әр қадам сайын тітіркендіргіш факторлар (кептеліс, қатты дыбыстар, жарқын плакаттар, жарықтандырылған жарнама құрылымдары, ластанған ауа және т.б.) әсер етеді. Мұндай жағдай шаршауға, шамадан тыс жұмыс істеуге, күйзеліске, ашулануға және соның салдарынан созылмалы шаршау синдромына әкеледі. Ауру көбінесе 30-40 жаста дамиды. Бұл ауруға әйелдер ерлерге қарағанда 2 есе жиі шалдығады- дейді СӨС дәрігері Флюра Смайылова. Ресми дерек көздері дәрігерлердің де 15 пайызы күйзеліске тап болатынын, 16 пайызы суицидке баратынын, 27 пайызының емделушілермен жанжалдасатынын анықтаған. Кіші медицина қызметкерлерінің 44 пайызында жиі жан күйзелісі болса, 64 пайызы ешқандай көмекке жүгінбей үнсіз қалады екен.
Осы тақырыпты зерттеп жүрген С.Асфендияров атындағы ҚҰМУ –нің резидент терапевті Лағыл Арманқызы Байтұрған созылмалы шаршау синдромының көріністеріне төмендегі белгілер жататынын айтады: жиі қайталанатын бас ауруы және бұлшық , буын ет ауруы, иммундық жүйенің нашарлауы, жиі суық тию және ұйқышылдық жатады. Бұлар төзімді физикалық және психикалық жүктемелерге байланысты емес және дұрыс демалудан кейін де кетпейді. Түнгі ұйқыдан немесе күндіз ұзақ тынығудан кейін де күш-қуаттың болмауы, жағымсыз көңіл-күй, қарқынды физикалық жүктемеден кейін де түнде тез ұйықтай алмау, таңертең оянудың қиындауы , сағат қоңырауына тұра алмау, мойын мен қолтық астындағы лимфа түйіндерінің қабынуы және көлемінің ұлғаюы, кез келген тітіркендіргіштерге аллергиялық реакция.
Алдын ала факторлар: тұрақты психологиялық шиеленіс, күйзеліс, мазасыздық, физикалық шамадан тыс жүктеме, тағамдық аллергия; тамақтану бұзылуы немесе артық тамақтану, рационда витаминдердің, микро- және макроэлементтердің болмауы, жағымсыз әдеттер, таза ауаның жетіспеуі, ұйқының бұзылуы, қоршаған орта, әсіресе мегаполистердегі ластанған ауа, ағзаның қорғаныс қабілетінің төмендеуіне әкелетін ауыр созылмалы аурулар, организмге вирустардың теріс әсері – энтеровирустар, ретровирустар, Коксаки вирусы, С гепатиті, цитомегаловирус, Эпштейн-Барр вирусы және т.б.
– Созылмалы шаршау синдромын емдеу қорғаныс режимін сақтаудан, психоэмоционалды стрессті азайтудан және ұйқыны қалыпқа келтіруден басталады. Ұзақ уақыт шипажайда демалу, қалпына келтіру процедуралары, массаж, жүзу немесе жеңіл гимнастика ұсынылады. Жүктемені бірте-бірте арттыратын емдік жаттығулар шаршауды азайтуға көмектеседі. Мазасыздықты азайтады, шиеленісті жеңілдетеді және әлеуметтік бейімделуді жақсартады. Тағы бір тиімді емдеу әдісі – психотерапия. Ол адамның күйзеліске төзімділігін дамытуға, шындықты қабылдауға, эмоционалдық реакцияларды түзетуге бағытталған дейді СӨС дәрігері Флюра Комунақызы.
Егер CFS патологиялық белгілері ұзақ уақыт бойы сақталса, емдеуші дәрігер симптомдарды жеңілдету үшін қосымша препараттарды тағайындады. Көңіл-күйді тұрақтандыру үшін антидепрессанттар, мазасыздықты жою үшін транквилизаторлар, ұйқының сапасын жақсартатын таблеткалар, ауырсынуды басатын дәрілер.
-Созылмалы шаршау синдромының алдын алу және ұсыныстары: салауатты өмір салтын сақтау, дұрыс тамақтану, спортпен шұғылдану, ұйқы режимін сақтау, жатын бөлмеде қажетті жағдайларды сақтау (қараңғылық, тыныштық, температура және ылғалдылық), шамадан тыс психоэмоционалды және физикалық стрессті болдырмау, кофеин мен энергетикалық сусындарды тұтынудан аулақ болу, өзіңіз жақсы көретін тұрақты іс-әрекеттер, әуес істер, серуендеу, позитивті ойлау дейді -С.Асфендияров атындағы ҚҰМУ –нің резидент терапевті Лағыл Байтұрған. Сонымен қатар, егер сізде созылмалы шаршау синдромы болса ішімдікті, темекі шегуді дереу тоқтату керек. Олар сіздегі шамадан тыс ауыртпалықты жеңуге көмектеспейді, керісінше шаршау синдромы ағымын одан әрі күшейтеді. Ең бастысы, ауыр патологияны бастапқы кезеңінде қолға алыңыз. Егер шаршау жағдайы ұзаққа созылса дәрігермен кеңесіп, терапиялық шаралар кешенін белгілеу үшін тексеруден өту керек.
Смаилова Ф.К. СӨС дәрігері
Қыс маусымында құлап жарақаттанатын, аяғын немесе қолын сындыратын науқастар саны көбейеді. Құлаудың жиілеуі төмендегідей жағдайларға байланысты:
-Ең алдымен жан-жаққа назар аудармау. Асығыстық, жылдам жүру, жүгіру және тон мен күртешелердің ұзын етегі де құлауға себеп. Жолдың немесе баспалдақтың көрінісін бөгейтін сорғыштар мен қалпақшалардың болуы. Қолайсыз , табаны тайғақ, биік өкшелі аяқ киім кию құлаудың бір себебі. Тайғақ жолмен жүргенде ұялы телефонмен сөйлесу де адамды алаңдатады. Жолдар мен жаяу жүргіншілер жолын мұз бен қардан тазалауға міндетті коммуналдық қызметтердің уақтылы әрекет етпеуі де бұл қауіпті жиілете түседі –дейді Ұлттық госпитальдің СӨС дәрігері Флюра Смайылоова.
Өзіңізді мұзға құлаудан қорғау үшін қарапайым ережелерді сақтау керек.
Алдымен, аса қажет болмаса үйден шықпаған дұрыс. Егде жастағы адамдарға жалғыз жүрмеуге кеңес беріледі. Шыққан жағдайда оларды алып жүретін адам болуы керек. Өйткені, қарт адамдар құлаған кезде басқаларға қарағанда сынықтар мен басқа жарақаттарға көбірек ұшырайды. ҚҰМУ-нің резиденті, терапевт Гүлнәз Құрметбекқызы Хафиз: Неғұрлым қар мен мұздан тазартылған тротуарлармен жүруге тырысыңыз. Баяу қималдап, шаңғышы сияқты сәл сырғанау арқылы аяқ киімнің табанымен мұзды толық басып өтуге тырысыңыз. Табаны жалпақ немесе аласа өкшесі бар аяқ киім киіңіз. Мұзда жүру үшін құрылғыларды қолданыңыз. Табанға жабысқақ сылақ немесе тегістеу қағазын , арнайы құрылғыларды жабыстырыңыз. Егер тайғақ баспалдақпен жүру қажет болса, тұтқаларды мықтап ұстап, аяғыңыздың астына мұқият қараңыз. Егер киіміңіздің етегі сіздің көруіңізге кедергі жасаса, оны көтеріп алу керек. Жаяу жүргенде қолыңызды қалтаңыздан шығарыңыз, бұл тепе-теңдікті сақтауға көмектеседі –деп кеңес береді. Ұялы телефоныңызды тез шығарып, жақын адамдарыңызды немесе дәрігерлерді шақыратындай ыңғайлы етіп ұстаңыз. СӨС дәрігері Флюра Смайылова: Тепе-теңдікті жоғалтсаңыз, дұрыс құлап көріңіз. Басыңызды иығыңызға тартыңыз, шынтағыңызды бүйіріңізге, қолыңызды асқазаныңызға басыңыз. Отыру – құлау биіктігін азайтады. Бұлшық еттеріңізді қатайтып, бүйіріңізбен құлап көріңіз, бұл әдіс көгеріп қалудан сақтайды. Арқаңызбен құлаған кезде иегіңізді кеудеге қысып, қолыңызды кең жайыңыз. Егер тайғақ баспалдақтан құлап бара жатсаңыз, басыңызды және бетіңізді қолыңызбен жабыңыз. Қолдарыңыз бен аяқтарыңызды жайып, құлауды баяулатуға тырыспаңыз. Бұл көбірек жарақаттануға әкеледі- дейді
Қолды созып құлағанда шынтақ буыны, білезік буындарын құрайтын сүйектердің сынуы мүмкін. Шынтақ сүйегінде: білек немесе иық сүйегінің сыну қаупі жоғары.Бөкселерде: мықын сүйегінің мүмкін сынуы немесе омыртқаның компрессиялық сынуы болуы мүмкін.Тізеде: жамбас сүйектерінің сынуы немесе тізе буынының жұмсақ тіндерінің жарақаттары болады.Егер сіз құлап, өзіңіз тұра алмасаңыз, өтіп бара жатқан адамдардан көмек сұраңыз. Қажет болған жағдайда жедел жәрдем шақырыңыз.
Смаилова Ф.К. СӨС дәрігері

Үсік — ағзаның жұмсақ тіндерінің суықтан зақымдануы. Үсік қыста ауа температурасы -100С-тан төмен болған кезде болады, бірақ кейде температура 0 градус болса да адам суықта жарақат алуы мүмкін. Үсік дененің ашық жерлеріне құлақ, мұрын, бет немесе нашар қорғалған аяқ-қолдар, әсіресе саусақтарға әсер етеді. Көбінесе үсік дененің жалпы гипотермиясына байланысты. Бұған көшеде ұзақ уақыт жүру, әсіресе жоғары ылғалдылық пен қатты жел, қозғалмай тұру, қолайсыз ауа-райында ұзақ жүру. Жүрек немесе қан тамырлары патологиясы адамдар, ішімдік ішу немесе басқа да интоксикация, иммунитеттің төмендеуі, шамадан тыс ауыр жұмыс, қолайсыз аяқ киім мен киім де үсікке шалдығуға себеп болады. ҚҰМУ –нің резиденті, терапевт Ақерке Жүрсін осы тақырыпқа байланысты былай дейді:
Аязды күндері әрбір адам білуге, есте ұстауға тиіс қағидалар бар.
Ол біріншіден бозарған тері, әсіресе суық тиетін жерлерде; саусақтардың, қолдың немесе аяқтың сезімталдығының төмендеуі немесе толық болмауы. Дене жылынғанда теріде ауырсыну, ісіну және қызғылт дақтың, көпіршіктердің пайда болуы. Кейде ол қанға толады. жүрек соғу жиілеп, қан қысымы мен дене қызуы төмендейді.
Тіндердің зақымдану дәрежесіне қарай үсік 4 градусқа бөлінеді.
Жеңіл үсік шалуды көптеген адамдар қысқа мерзімді гипотермиядан кейін сезінеді. Бірінші белгі – терінің қышуы немесе күйдіруі. Ол бірте-бірте ұйқышылдық пен ауырсынуға ұласады. Бозарған тері аймағы , жылығаннан кейін ол қызғылт немесе ашық күлгін түске айналуы мүмкін. Сосын аздап ісінеді. Бірнеше күн өткеннен кейін терінің қышып, қабыршықтанған белгілері өздігінен кетеді. Үсіктің екінші дәрежесі – тері бозарып, суық, сезімталдық төмендейді. Жылынған кезде ысыу және қышу сезімі жеңіл дәрежеге қарағанда басымырақ байқалады. Аяздан соң бірнеше күннен кейін теріде көпіршіктер пайда болады. Мұның қалпына келуі 2 аптаға дейін созылады. Көпіршіктер жойылғаннан кейін теріде тыртықтар қалмайды. Үсіктің үшінші кезеңінде терінің терең зақымдалуы пайда болады. Өлі тіндер 2-3 апта ішінде қалпына келмейді, ал жазылғаннан кейін тыртықтар қалады. Төртінші кезеңде үсік шалған аймақ көк түсті болады. Сезімталдық болмай, буындар мен сүйектерге дейін, жұмсақ тіндердің өлуі байқалады. Жылынған соң ісіну күшейіп, қанға толы көпіршіктер пайда болады. Бұл өте ауыр үсік, одан адам саусақтарын, қолдарын және аяқтарыннан айырылуы мүмкін. Үсік ауыр зардаптарға әкеледі сондықтан қыста ауа-райын қадағалап , дұрыс киіну керек. Сонымен қатар қатты аязда гипотермия мен үсік шалудан сақтануға көмектесетін қарапайым ережелерді білу өте маңызды.
Ұлттық госпиталдің СӨС дәрігері Флюра Смайылова гипотермия мен үсік шалудың алдын алу үшін төмендегі кеңестерді ұсынады:
Аязды немесе желді ауа райында серуендеуге шығудың қажеті жоқ.
Ауа-райына қарай киіну керек. Бір қабатты киімнен гөрі қалыңырақ, бірақ ыңғайлы киім киген дұрыс. Қабаттар арасында жылуды жақсы сақтайтын ауа болады . Мойын орағыш, жылы қалпақтарды мен қолғаптар болған жөн. Аязды күні мұрныңызды, бетіңізді, иегіңізді орамалмен орап алғаныңыз абзал. Ылғал киіммен далаға шықпаңыз. Егер сіздің киіміңіз дымқыл болса, мүмкіндігінше тезірек құрғақ киімге ауыстырыңыз. Аяқ киімді аязда ұстауға болмайды, себебі олар ісінеді және қайтадан кию мүмкін болмайды. Алкогольді ішімдіктерден аулақ болыңыз. Спирттік ішімдік үстіңгі қан тамырларын кеңейтеді. Бұл жылудың қоршаған ортаға тез бөлінуіне ықпал етеді және уақытша жылу сезімін тудырады.
Суықта темекі шегу аяқ-қолды әлсіздендіреді, өйткені никотиннен қан тамырлары түйіліп, қолдар мен аяқтардағы қан айналымы баяулайды. Қолыңызға және бетіңізге ылғалдандыратын иісмайлардан гөрі майлы, нәрлендіретіндерін пайдаланған дұрыс. Дәрігер сондай-ақ металл әшекейлерді суықта кию дененің осы бөлігінің үсік шалу қаупін арттыратынын айтады. Өйткені металл дененің тіндеріне қарағанда әлдеқайда жылдам және қатты салқындатылады. Дәл сол себепті металл заттарды жалаң қолмен, әсіресе дымқыл қолмен ұстамау керек.
Гипотермия немесе аяқ-қолдарыңыздың қату белгілерін сезген кезде, жылыну үшін жақын жердегі жылы бөлмеге барыңыз-дейді СӨС дәрігері Флюра Комунақызы
Үсік шалғанда көрсетілетін алғашқы көмек:
Бірден жылы бөлмеге кіріңіз. Егер сіз зардап шеккен адам болмасаңыз, үсік шалған адамды жылы жерге апарыңыз. Суық киімдер мен аяқ киімді шешіңіз, жылы, құрғақ киімге ауыстырыңыз. Жылы шай ішіңіз, бірақ ешқандай жағдайда алкогольді ішімдік ішпеңіз! Бірінші немесе екінші дәрежелі үсік шалғанда зардап шеккен аймақты аздап жылы суда (36-38°С жоғары емес) біртіндеп жылытыңыз. Егер теріде көпіршіктер болмаса, жұмсақ массаж жасауға болады. Бұл қан тамырларын тірілтеді және қан ағымын жақсартады. Зақымдалған жерге15-20 сағат бойы жылы, құрғақ, жұмсақ таңғышты байлап қойыңыз.Үшінші немесе төртінші дәрежелі үсік шалған жағдайда шұғыл медициналық көмекке жүгіну керек. Егер сізді үсік шалса, мына нәрселерді есте сақтаңыз: дененің тоңған жерлерін қармен сүртпеңіз. Бұл үсік шалу аймағын өршітеді, ал мұз кристалдары теріні одан әрі зақымдайды. Терінің үсік шалған жерлерін ыстық сумен жылытуға болмайды. Өйткені бұл жылыту әдісімен денедегі сезімталдықтың төмендеуіне байланысты күйіп қалуыңыз мүмкін.Суық тиген жерді арақпен немесе спиртпен сүртпеңіз. Көпіршіктер пайда болса, оларды ешқашан теспеңіз дейді резидент-терапевт Ақерке Жүрсінқызы.
Смаилова Ф.К. СӨС дәрігері
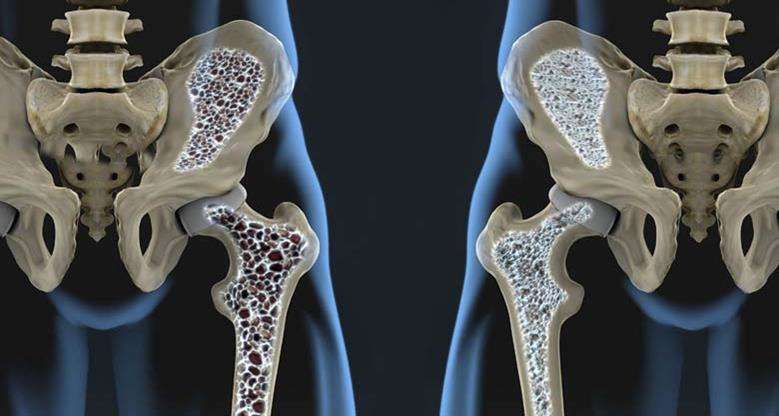
Қарттарда остеопороз дамуының негізгі себебі жасының ұлғаюы болып табылады, ол постменопауза кезеңінде гормондардың өзгеруіне қарай қиындай түседі. Басқа да қауіп-қатер факторларын бөліп көрсетуге болады, олар болған жағдайда аурудың дамуын алдын алуға барынша назар аудару ұсынылады:
* аласа бой мен арық дене бітімі;
* генетикалық бейімділік (егер жақын туыстарында егде жаста жиі сынулар болса, онда остеопороздың даму ықтималдығы артады);
* ерте менопауза, етеккір циклінің бұзылуы;
* ақуыз тапшылығын болжайтын аштық немесе диетаны сақтау;
* төмен физикалық белсенділік немесе қозғалыссыз ұзақ уақыт жату (операциядан кейін, аурудың салдарынан);
* D витаминінің және/немесе кальцийінің жетіспеушілігі;
* алкогольді және/немесе темекіні пайдалану;
* организмнен кальцийді шаятын бірқатар дәрілік заттарды ұзақ уақыт қабылдау (құрысуға қарсы препараттар, гормондар, антибиотиктер);
* гормоналдық дисбаланс (эндокриндік жүйе, жыныс бездері, қант диабеті жұмысындағы бұзылулар).
Остеопороз белгілері
Остеопороз белгілерін симптомсыз өтетін аурудың дамуының бастапқы кезеңінде анықтау айтарлықтай қиын, көбінесе пациенттер сынғаннан кейін медициналық көмекке жүгінеді. Егде адамдар аурудың белгілерін басқа аурулардың пайда болуына немесе жай ғана нашарлауға жатқызуы мүмкін, сондықтан оларды нақты ажырата білу және келесі белгілерге назар аудару қажет:
* сүйектің минералды тығыздығының төмендеуі (маманмен анықталады);
* күні бойы аздаған дене жүктемесінен немесе белсенділіктен кейін де тез шаршау;
* жүктемеден кейін омыртқаның әртүрлі бөлімдеріндегі спазмдар;
* тұру, бүгілу нашарлайды, омыртқаның деформациясы (сколиоз, лордоз, кифоз) дамиды, кейіннен өркеш пайда болуы мүмкін;
* бойы едәуір кішірейеді (2 және одан да көп сантиметрге);
* терінің құрғақтығы, тырнақтың қабатталуы және жоғары сынғыштығы;
* ұйықтау кезінде аяқ пен қолдағы конвульсиялар;
* пародонтоз және тістің үгітілуі.
Қарттарда остеопорозды диагностикалау
Остеопорозды диагностикалаудың бірнеше тәсілі бар:
Физикалық диагностика
* қысқа уақыт ішінде өсудің күрт төмендеуі – пациент бір жылда немесе үш жылда 2-3 сантиметрге, өмірінде 4 және одан да көп сантиметрге төмендеді;
* қабырға мен желке арасында 5 және одан да көп сантиметр арақашықтық бар және омыртқаның қисаюы байқалады;
* қабырғалы доғалар мен маңдай сүйектерінің жоталары арасындағы арақашықтықты 2 саусақтың енінен кем азайту – омыртқа денелерінің компрессиялық сынықтарының белгісі.
Зертханалық зерттеулер
* Ауру маркерлеріне қан талдауы (D витамині, фосфор, кальций, гормондар).
Аспаптық диагностика
* Сүйек денситометриясы – зерттеу сүйектердің жай-күйі туралы толық түсінік береді: оның көмегімен маман сүйек тінінің минералдық тығыздығын анықтайды және сүйек массасының 3% және одан да көп қысқаруы кезінде бастапқы сатыда төмендеуін анықтай алады;
* Рентгенография – сүйек массасының төмендеуі 30% -дан асатын, жиі жарақат алғаннан кейін пайдаланылатын остеопорозды кеш кезеңде диагностикалайды.
Геронтологиялық пациенттерде остеопорозды емдеу
Остеопороздан толық емделу мүмкін емес, сондықтан емдеу сүйек тінінің минералды тығыздығын ұстап тұруға, жаңа сүйектердің пайда болуын ынталандыруға және сүйектердің бұзылу процесін баяулатуға бағытталатын болады.
Дәрі-дәрмекпен емдеу мыналарды қамтиды:
* құрамында эстрогені бар гормоналдық препараттар – постменопауза кезеңінде өзекті;
* сүйек тінінің бұзылуына жол бермейтін препараттар (бисфосфонаттар, деносумаб (моноклоналды антиденелер);
* жаңа сүйек тінінің пайда болуына ықпал ететін дәрілер. Қазіргі уақытта оларға тек терипаратид жатады, қалған барлық құралдар сүйектің бұзылу процесін тежейді, бірақ жас сүйек тінінің қалыптасуын ынталандырмайды, ал терипаратидпен емдеу аясында сүйек тінінің минералдық тығыздығы ұлғаяды;
* құрамында D витамині мен кальций бар препараттар
Дәл осы кальций сүйектердің қалыпты тығыздығын ұстап тұру және олардың бұзылуын болдырмау үшін қажет. Кальций сіңуі үшін қосымша D витаминін қабылдау тағайындалады, ол сүйек тканінде кальцийдің шөгуіне ықпал етеді және осылайша сүйек құрылымының бұзылуына кедергі келтіре отырып, минералдық алмасуды реттейді. Зат алмасу кезiнде фосфор мен кальций да олармен реттеледi.
Көптеген пациенттер үшін D витаминінің тапшылығын емдеуге арналған ұсынылатын препарат – колекальциферол (D3 витамині). Күніне кальцийді тұтыну нормасы – 1200-1500 мг, D витамині – 1000-2000 МЕ (қандағы D витаминінің деңгейі 30 нг/мл ≥ болғанда қолдау дозасы).
Дәрі-дәрмексіз емдеу – бұл сүйектердің нығаюына ықпал ететін және олардың бұзылуына кедергі келтіретін бірқатар шаралар: дәрігер нұсқаған ұсынымдарды үнемі орындау пациент 60 жастан асқан жағдайда да сәтті сауығудың кепілі болады.
* дене жүктемесі мен белсенділікті арттыру;
Таза ауада серуендеу (аптасына үш-төрт рет), әйелдің азырақ құлауы және сол арқылы сыну қаупін төмендету үшін тепе-теңдік жаттығуларын жасау ұсынылады, сондай-ақ туыстарының немесе мамандардың бақылауымен қалыпты дене жүктемесі де маңызды.
* күнделікті емдік гимнастика сабақтары;
Гимнастикамен айналысу дененің жалпы жағдайын күніне 20-30 минуттан жақсартады. Басты қағида – барлық жаттығулар ауыртпалықсыз өтуі тиіс. Егде адамдар жүгіру, секіру, беліне бұрылу, гір мен гантельдерді көтеру сияқты жаттығулармен айналыспауы керек. Аздан бастап жүктемені біртіндеп арттыра отырып, қалыпты қарқынмен айналысу керек.
* дене жүктемесі мен белсенділікті арттыру;
Таза ауада серуендеу (аптасына үш-төрт рет), құлау және сол арқылы сыну қаупін төмендету үшін тепе-теңдік жаттығуларын жасау ұсынылады, сондай-ақ туыстарының немесе мамандардың бақылауымен қалыпты дене жүктемесі де маңызды.
*зиянды әдеттерден бас тарту;
Ұзақ жұмыс өтілінен кейін алкогольді немесе темекіні тұтынудан бас тарту өте қиын, бірақ бұл табысты емдеудің қажетті шарты. Бұдан басқа, құрамында кофеин бар сусындар мен тәттілерді шамадан тыс пайдалану пациенттің жағдайына теріс әсер етеді – бұл өнімдер кальцийді ағзадан жуады, сондықтан сүйектер одан да тез бұзылады.
* тамақтануды түзету және қалыпты дене салмағын сақтау.
Остеопороздың алдын алу оны емдеуден әлдеқайда тиімді болуы мүмкін, сондықтан осы ережелерді неғұрлым ертерек сақтай бастасаңыз, ағзаның және сүйектердің егде жастағы жалпы жай-күйі соншалықты жақсы болады.
Остеопороз кезінде тамақтану
Бірінші кезекте тұтыну организмдегі кальций құрамын төмендететін немесе оны сіңіруге кедергі келтіретін өнімдерден бас тарту керек. Кофе, тәттілер, тәтті сусындар, пальма майы, тұз, ысталған шұжық, қызыл ет – бұл өнімдерді диетадан алып тастау немесе оларды тұтынуды барынша азайту керек.
Мамандар оларды құрамында кальций мен D витамині бар балықпен (лосось, скумбрия, треска, селедка), балық майымен, жасыл көкөністер мен салат, жемістер, сүт өнімдері, жаңғақтар, құрма, жұмыртқа сарысы болуымен алмастыруды ұсынады.
Жасына қарай адамның терiсi D витаминiн өндiру қабiлетiн жоғалтады: 60 жастан асқан егде адамдарда бұл қабiлетi жастағыдан кем дегенде үш есе төмен, сондықтан оны тамақ өнiмдерiнiң көмегiмен толықтыру қажет.
Дәрігер-гериатр Байкенова Асемгуль Саятовна
Адам папилломаcы вирусы (АПВ) – бұл жыныс жолдарының ең жиі таралатын инфекциясы болып табылатын вирустардың өте кең таралған тобы. АПВ-ның
300-ден астам генотипі белгіленген. Олардың кейбіреулері папилломаның, сүйелдердің, кондиломалардың пайда болуына әкеледі, ал кейбіреулері онкогендік белсенділікке ие және обыр ауруларының дамуына ықпал етеді.
Вирус, әдетте, ауыз және жұтқыншақ шырышты қабаттарын, мұрын жолдарын, көздің конъюктивасын, қабақтарды зақымдайды. Бірақ көбінесе ісіктер сыртқы және ішкі жыныс мүшелерінде, шап пен маңдайда, анус аумағында, зәр шығару арнасында пайда болады. Папилломавирустық инфекцияның әрбір түрінің өзіндік ерекшеліктері, ағымы және клиникалық белгілері бар.
Папилломавирустық инфекцияның ең қауіпті көрінісі – қатерлі ісіктер, әсіресе жатыр мойны обыры, одан жыл сайын 270 мыңнан астам әйел қайтыс болады. Ерлерде АПВ жыныстық мүшенің обырына әкелуі мүмкін. Сондай-ақ вирус ауыз қуысы, көмей, тік ішек обырының дамуына ықпал етуі мүмкін.
Онкогендік тәуекел дәрежесі бойынша АПВ үш негізгі топқа бөлінеді:
Олардың ішінде 16, 18, 31 және 45 түрлері ең қауіпті болып табылады.
АПВ-ның ерекшелігі – жұқтырғаннан кейін көптеген жылдар бойы инфекция симптомсыз жүреді, ал теріде пайда болған түзілімдерге адам назар аудармай жүре береді. Ол ауру екенін және жұқтыру көзі екенін білмеуі де мүмкін. АПВ-ның тағы бір ерекшелігі – оған қарсы иммунитет тұрақсыз, соған бола адам өмір бойы бұл вирусты бірнеше рет жұқтыру мүмкін, сонымен қатар бір мезгілде бірнеше АПВ түрін жұқтыруға болады. Тағы бір қасиет – бұл қанға кірмейтін жалғыз вирус, сондықтан организмде температураның көтерілуі, қан талдауларындағы өзгерістер сияқты қабыну реакциялары туындамайды, бұл оған тіндерде болуға және тыныш көбеюге мүмкіндік береді.
АПВ жұқтыру жолдары.
Вирусты жұқтырудың үш жолы бар:
Жұқтыру ықтималдығы иммунитеттің төмендеуі кезінде бір неше есе артады. Ересектерде берудің негізгі жолы – жыныстық. Кейде жұқтыру үшін вирусты тасымалдаушымен бір рет қана жыныстық қатынас жеткілікті. Презервативтерді пайдалану жұқтыру қаупін төмендетеді, бірақ оны толығымен жоққа шығармайды, вирус ағзаға сүйісу кезінде де енуі мүмкін.
Тері мен шырышты қабаттың аздаған зақымдануы – сызаттар, жарықтар, жаралар инфекцияға арналған қақпалар болып табылады. Жұқтыру температурасы және ылғалдылығы жоғары, санитарлық нормалар сақталмаған жерлерде, мысалы – бассейнде, моншада, саунада болуы мүмкін.
АПВ тері көріністерінің айқындылығы жергілікті және жалпы иммунитеттің жай-күйіне байланысты: иммунитет неғұрлым күшті болса, ол вирустың көбеюін белсендірек тежейді және онымен күреседі. Статистика бойынша АПВ-ның неғұрлым көп таралуы 17-33 жастың аралығында байқалады, сырқаттанушылықтың шыңы 20-24 жасқа сай келедi, ерлер мен әйелдер жыныстық белсендi болғаннан кейiн. Вирусты жұқтырудан және қатерлі ісіктің дамуынан болатын уақыт 10 және одан да көп жылға созылуы мүмкін.
Жұқтыруға қандай факторлар ықпал етеді:
АПВ диагностикасы және емі
Әрбір адам тері мен шырышты қабаттың жай-күйін қадағалап, папилломалар, өскіндер түріндегі өзгерістердің пайда болуына назар аударуы керек – өйткені қарапайым түзілімдердің артында қорқынышты патология жасырылуы мүмкін. Папилломавирус инфекциясына күдік туған кезде немесе теріде түрлі түзілімдер пайда болған кезде сапалы диагностика және сауатты емдеу үшін дерматолог-дәрігерге немесе онкологқа жүгіну ұсынылады.
Ағзада АПВ анықтау үшін физикалық, зертханалық және аспаптық зерттеулер қолданылады. Олар мыналарды қамтиды:
Емдеуде әр түрлі әдістерді қолдана отырып және әр түрлі бейіндегі мамандарды – хирург, гинеколог, уролог, инфекционист, иммунологтарды тарта отырып кешенді тәсіл қолданылады. Лазерлік коагуляция немесе криодеструкция көмегімен папилломалар мен сүйелдер хирургиялық жолымен емделенеді, сонымен қатар вирусқа қарсы және иммунитет тапшылықты түзетуге арналған препараттар қолданылады. Олар симптоматикалық емдеу және онкологияның ерте алдын алу үшін пайдаланылады.
Папилломавирус инфекциясының алдын алу
Алдын алу шараларын ерекше емес және ерекше деп бөлуге болады. Бірінші кезекте – бұл иммунитетті нығайту, салауатты өмір салтын ұстану, зиянды әдеттерден бас тарту, дене белсенділігін арттыру. Дені сау және күшті иммундық жүйе инфекциямен өз бетінше күресе алады, бірақ иммунитет өмір бойы қалыптаспайды, сондықтан бұл инфекцияны қайта жұқтыру мүмкін. Осыған байланысты балалар мен жасөспiрiмдер арасында жыныстық тәрбие жөнiнде ақпараттық жұмыс жүргiзу өте маңызды. Ересек және сауатты адамдар бола отырып, олар инфекциялардан қорғалатын және болашақта өз балаларын дұрыс тәрбиелейтін болады.
Адам папиллома вирустан қорғану жолдар:
Егу өзіне тән иммунитетті қалыптастырады және генитальды сүйел мен қатерлі ісіктерді тудыратын түрлерді жұқтырудан қорғайды. АПВ-ға қарсы вакциналардың қауіпсіздігі дәлелденген, олар әлемнің 135 елінде, оның ішінде Қазақстанда да қолданылады. Жалпыға бірдей танылған 3 вакцина қолданылады: ең қатерлі 16 және 18 типті вирустан қорғайтын екі валентті (Cervarix, GlaxoSmithKline), төрт валентті (Гардасил, Merck) және тоғыз валентті (Гардасил 9, Merck) вакциналар.
Вакцинация жатыр мойны обырынан өлім-жітімнің 95%-ын алдын алады
Вакцинацияны жыныстық өмір басталғанға дейін бастау ұсынылады: 9 және одан жоғары жастағы қыздарға, ерлерге – 9-дан 26 жасқа дейін екпе салуға болады. Бұл обырға шалдығу қаупін 1%-ға дейін азайтады. Сонымен қатар, егер организмде вирустың бір түрі табылса, онда вакцинацияны басқа штаммдардан қорғау мақсатында да жасауға болады. Бүгінгі күнде вакцинация тек аурушаңдықты азайту ғана емес, сонымен қатар мүгедектікті және жыныстық сала обырынан болатын өлім-жітімді қысқартады, сондай-ақ өмір сүру сапасын жақсартады.

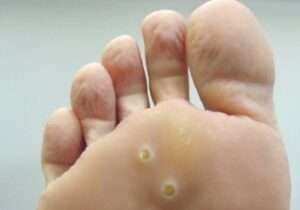
Айазбаев Н.Б. онколог дәрігер

Алаңдаушылық – бұл организмнің табиғи реакциясы. Ол бізге бір жағдайдың дұрыс еместігін сездіріп, мәселені шешуге көңіл бөлуге шақырады. Бірақ алаңдаушылық шамадан тыс болғанда, ол өмір сүруге кедергі келтіреді.
Парадокс: алаңдаушылықпен неғұрлым белсенді күресетін болсақ, соғұрлым күшейе түседі. Бұл жағдайдан шығу жолы – оны қабылдау. Қабылдау – бұл бас тарту емес, оның өтіп кететін уақытша жағдай екенін түсіну. Ұсынылатын жаттығулар алаңдаушылықты жеңуге көмектеседі.
Бұл әдістер алаңдаушылық жағдайлармен күресуге, күйзеліс деңгейін төмендетуге және мазасыздықты жоюға көмектеседі. Ұзақ немесе созылмалы алаңдаушылық жағдайында міндетті түрде психологқа жүгіну керек.
Оқуға ұсынылатын кітаптар:
Психология PhD докторы, мамандандырылған медициналық көмек бөлімшесінің психологы М.Б. Құрманбекова
Депрессия – қазіргі заманның ауруы

Қазіргі заманғы әлем өмірдің жоғары қарқынымен, ақпараттың үлкен көлемімен және күйзеліспен сипатталады. Бұл психиканың тұрақсыздануына, шамадан тыс шаршауына, көңіл-күйдің өзгеруіне, алаңдаушылық және депрессиялық бұзылулардың қалыптасуына ықпал етеді. Бірақ, көңіл-күй мен депрессия – бұл ұқсас белгілері бар екі түрлі жағдай және оларды шешудің тәсілі түбегейлі өзгеше.
Депрессия – адамның сезіміне, ойы мен әрекетіне әсер ететін психикалық денсаулықтың бұзылуы. Бұл жай ғана нашар көңіл-күй емес, маманның көмегін қажет ететін күрделі жағдай. Ол әртүрлі тәуелділіктердің қалыптасуына, жүрек ауруларына, қант диабетіне немесе жыныстық бұзылуларға әкелуі мүмкін. Есептеулерге сәйкес, әлемнің ересек тұрғындарының 5% -ға жуығы депрессиядан зардап шегеді.
Депрессия адам өмірінің барлық жақтарына, оның ішінде отбасындағы қарым-қатынасқа, достарымен және айналасындағы адамдармен қарым-қатынасқа теріс әсер етеді. Ол мектептегі үлгерімнің нашарлауына, жұмыстағы проблемаларға және тіпті өзіне-өзі қол жұмсауға да себеп болуы мүмкін. Депрессиялық эпизод кезінде адам күн сайын, кем дегенде екі апта және одан да көп уақыт бойы күйзеліске ұшырайды. Депрессиясы бар пациенттерге моториканың тежелуі тән, олар төсекте күні бойы жатып, қабырғаға бұрылып, кез келген сәтте жылауға дайын немесе өз ойларына батып, айналасында ештеңе байқамайды. Депрессиямен ауыратын науқастарда әдетте оларға қуаныш әкелетін оқиғаларға эмоциялық реакциялары болмайды, оларға істі бастау немесе аяқтау қиын, ойлау немесе назар аудару қабілеті төмендейді. Адамды патологиялық кiнә сезiмi, өзiнiң мардымсыз идеясы, өзiн-өзi зақымдау, өлiм мен өзiн-өзi өлтiру туралы қайталанатын ойлар алаңдатуы мүмкiн. Кей кезде ашуланшылыққа әкеледі.
Депрессияға көбінесе қатты немесе ұзақ стрессті, физикалық немесе психологиялық зорлық-зомбылықты бастан өткерген, ішкі мүшелерінің ауыр аурулары бар адамдар ұшырайды. Бала кезіндегі қатыгез қарым-қатынас, жұмыссыздық, жақындарынан айрылу сияқты өмірлік күйзелістерді бастан кешкен адамдарда депрессия дамуының жоғары қаупі байқалады. Әйелдер ерлерге қарағанда депрессиядан жиі зардап шегеді, бағалау бойынша бүкіл әлемде жүкті әйелдердің 10% -дан астамы босанғаннан кейінгі депрессияға ұшырайды. Темекі шегу, алкогольге немесе басқа да психоактивті заттарға тәуелділік депрессияның пайда болу қаупін арттырып, оның қайталануын тудыруы мүмкін.
Депрессияның туындау қаупінің факторлары:
Медиктер көріністердің ауырлығына қарай жеңіл, орташа және ауыр депрессияны бөліп көрсетеді. Бұзылудың жеңіл және орташа түрі кезінде адам еңбекке қабілеттілігін сақтайды, бірақ оның өмір сүру сапасы айтарлықтай төмендейді. Ауыр түрдегі адамдар тіпті үйреншікті әрекеттерді де орындай алмайды, еңбек ету қабілетінен айрылады, өзіне-өзі қол жұмсауға да ұшырайды. Өзіне-өзі қол жұмсау туралы ойға 18-25 жас аралығындағы жастар мен егде жастағы адамдар жиі келеді.
Депрессиялық бұзылуларды емдеу және алдын алу
Депрессия диагнозын қою және емдеумен психологтар, психотерапевттер, невропатологтар айналысады (жүйке жүйесінің кейбір ауыруларын жоққа шығару үшін). Депрессиялық бұзылуларды түзетуге болады. Психотерапия мен дәрі-дәрмектік әдістерді, сондай-ақ соматикалық ауыруларды емдеуді қамтитын бірқатар тиімді емдеу әдістері бар. Профилактиканың қолданыстағы бағдарламалары депрессияның таралуын төмендетуге мүмкіндік береді, белгілерді тиімді бақылауға және жалпы психологиялық салауаттылық деңгейін арттыруға көмектеседі.
Егер сіздің жақындарыңызда немесе әріптестеріңізде бір айдан астам уақыт бойы психологиялық күйзеліс белгілері байқалса, онда сыртта қалмаңыз, көмекті ұқыптылықпен ұсыныңыз немесе дәрігерге жүгінуге кеңес беріңіз. Қайғыға душар болған адамға жақын біреудің бар екенін білу маңызды.
Өз бетінше не істеуге болады:
Егер Сізде өзіне-өзі қол жұмсау туралы ойлар туындаса немесе өзіңізге зиян келтіруіңіз мүмкін деп ойласаңыз, онда Сізді жалғыз емес екеніңізді және осындай сезімдер көмек алған көптеген басқа адамдарда пайда болғанын есте сақтаңыз. Медицина қызметкерімен кейінге қалдырмай, кез келген жедел жәрдем қызметіне немесе дағдарыстық телефон қызметіне хабарласыңыз. Сізге міндетті түрде көмектеседі!
Дәрігер-психотерапевт А.С. Ерасылова
Әйелдердің бедеулігі

Қазіргі заманғы отбасылардың маңызды проблемаларының бірі – баласыз неке. Соңғы жылдары ол жиі кездеседе бастады. Статистика деректері бойынша бедеулік бүкіл әлемде репродуктивті жастағы жұптардың 8-12% -ында кездеседі. Бедеулiктiң баласыз жұптардың, әсiресе әйелдердiң өмiрi үшiн елеулi әлеуметтiк салдары бар. Кей кезде зорлық-зомбылыққа, ажырасуға, әлеуметтiк стигматизацияға (әсiресе ауылдық жерлерде), эмоционалдық күйзелiске, мазасыздануға және өзiн-өзi төмен бағалауға әкеліп соғады.
Ерлі-зайыптылар контрацепциясыз бір жыл тұрақты жыныстық өмірден кейін бала көтере алмайтын неке баласыз (немесе бедеу) деп есептеледі. Мұндай жағдайдың себебі әйелдердің де, ерлердің де бедеулігі болуы мүмкін.
Отыз бес жасқа толмаған әйелдердің бір жыл тұрақты жыныстық өмірден кейін ұрықтануының болмауы әйелдердің бедеулігі болып есептеледі. Егер әйел 35 жастан асқан болса, онда бедеулік диагнозы 6 ай сәтсіз ұрықтанудан кейін қойылады.
Әйел бедеулігінің себептері эндокриндік бұзылулар, жатыр мен жатыр түтіктерінің патологиялары, иммунологиялық проблемалар сияқты әртүрлі факторлар болуы мүмкін. Бұдан басқа, екі әріптестерге де теріс әсер ететін және бедеуліктің дамуына әкелуі мүмкін сыртқы факторлар бар:
Қазіргі заманғы диагностика мен емдеу әдістерінің арқасында 90% жағдайда әйелге көмектесуге болады. Ол ушін тәжірибелі маманға уақытылы жүгіну маңызды.
Әйелдердің бедеулігін жіктеу:
Әйелдердің бедеулігінің жиі кездесетін себептері:
Аналық бездер факторлар:
Түтік – ішперделік факторлар:
Цервикалдық факторлар:
Бедеулік жағдайын анықтау
Бедеулік – бұл тек әйелдің немесе тек ерлердің жеке мәселесі емес. Бұл жалпы жұпты сипаттайтын жағдай. Сондықтан зерттеуді екі серіктестерге бір мезгілде бастайды.
Пациенттерге тексерулердің мынадай түрлері тағайындалады:
Әйелдердегі бедеулікті емдеу әдістері:
Емдеу бағдарламасы әрбір жұп үшін жеке жасалады және белгіленген себептерге байланысты болады. Екі әріптес де емдеу бағдарламасын ұстануға тиіс.
Бедеулікке күдіктену кезіндегі жалпы ұсынымдар
Жұпта бедеуліктің себептеріне қарамастан, акушер-гинекологтар, уролог-андрологтар және репродуктологтар салауатты өмір салтының жалпы ережелерін ұстануға кеңес береді:
Бұл жай ережелерді сақтау иммунитетті күшейтеді және ағзаның жалпы жағдайын жақсартады.
Мамандырылған медициналық көмек бөлімшесінің акушер-гинеколог дәрігері Г.Р. Юзеева
Қант диабеті және бүйрек
Қант диабеті – бұл қандағы қанттың (глюкозаның) жоғары болуымен сипатталатын созылмалы эндокриндық ауыру. Глюкоза – біздің ағзамыз үшін негізгі энергия көзі. Глюкозаны қаннан шығару процесіне және оның ағза тіндерімен сіңуіне ұйқы безінде өндірілетін инсулин гормоны жауап береді. Егер ұйқы безі инсулинді жеткіліксіз мөлшерде бөлсе немесе организм өндірілетін инсулинді тиімді пайдалана алмаған болса бұл қандағы глюкоза деңгейінің артуына – гипергликемияға әкеледі. Қандағы гипергликемия организмнің көптеген жүйелерінің, оның ішінде бүйректердің де елеулі зақымдануына әкеледі.
ДДҰ мәліметінше, 2021 жылы диабет 1,6 миллион адамның өліміне тікелей себеп болды, бұл ретте диабетпен байланысты барлық өлім-жітімнің 47%-ы 70 жасқа толмағандар арасында болды. Тағы 530 000 өлім жағдайы диабетке байланысты бүйрек ауруларынан туындады.
Диабеттік нефропатия (немесе бүйректің диабеттік ауруы) қант диабетінің ең ауыр асқынуларының бірі болып табылады. Диабеттік нефропатия дамуының негізгі факторы мен іске қосу тетігі гипергликемия болып табылады. Глюкозаның артық мөлшері бүйрек тамырларын зақымдайды, бұл олардың склерозға ұшырауына, бүйректердің сүзгілеу қызметінің төмендеуіне және созылмалы бүйрек жеткіліксіздігінің (БСЖ) дамуына әкеледі. Адам ағзасындағы бүйрек қанды улы ыдырау өнімдерінен және түрлі тұздардан тазартады. Бұдан басқа, бүйректер артериялық қысымды реттеуге қатысады. Егер бүйректің бұл қызметі төмендесе ағзада улы заттар мен су жиналады, қанда мочевина мен креатинин мөлшері өседі, бұл бүйрек жетіспеушілігінің дамуын көрсетеді.
Диабеттік нефропатия өз дамуында бірнеше сатыдан өтеді:
Диабеттік нефропатияның алғаш белгісі – несепте белоктың пайда болуы, оны протеинурия деп атайды. Микроальбуминурия сатысында қандағы глюкозаның жоғарылауыннан басқа белгілері болмауы мүмкін, бірақ несеп талдауларында «жеңіл» ақуыздар – альбуминдер байқалады. Үш-алты ай ішінде кем дегенде 2 рет анықталған 30 мг/тәуліктен астам альбуминурия (АУ) диабеттік нефропатияның белгісі болып табылады. Альбуминуриядан басқа, әсіресе дене жүктемесі кезінде қан қысымының көтерілу эпизодтары байқалуы мүмкін. Бұл кезең өз уақытында анықталса, эндокринологтың өмір салты бойынша және емдеу жөніндегі кеңестерін сақтау кезінде бүйрек жағдайын қалпына келтіруге болады. Ал протеинурия сатысында диабеттік нефропатияның ТСЖ-ға дейін ілгерілеуін шамалы тоқтатуға ғана болады.
Диабеттік нефропатия қаупінің факторлары:
Диабеттік нефропатияның алғашқы белгілері қант диабеті ауырудың бесінші жылында пайда болуы мүмкін, ал нефропатияның асқынған белгілері қант диабеті басталғаннан 10-15 жылдан кейін байқалады. Бұл кезеңде түйнектік сүзу жылдамдығының төмендеуі байқалады, артериялық гипертония өте жоғары болады және төмен түсуі қиындайды, гиперхолестеринемия, гипоальбуминемия, перифериялық және қуыстық ісіктер қоса болатын нефротикалық синдром дамиды. Сондықтан ауыр асқынулардың алдын алу үшін диабеттік нефропатияны мүмкіндігінше ерте диагностикалау өте маңызды.
Диабеттік нефропатияны емдеу
Диабеттік нефропатияны емдеумен эндокринолог және нефролог дәрігерлер айналысады. Емдеудің негізгі мақсаты нефропатияның ТСЖ- ға дейін өршуін барынша кешіктіру, жүректің ишемиялық ауруының, миокард инфарктісінің, инсульттың, бүйректің ауыр жеткіліксіздігінің даму қаупін төмендету болып табылады. Емдеуде дәрілік және дәрілік емес әдістер қолданылады. Бұл ретте дәрілік емес бөлімі негізгісі болып табылады.
Диабеттік нефропатияның барлық сатыларын емдеудегі жалпы қағидалар қан глюкозасын, артериялық қысымды қатаң бақылау, минералдық, ақуыздық, липидтік (майлы) алмасулардың бұзылуын уақытылы түзету болып табылады. Диабетті бақылау неғұрлым нашар болса, ауыр асқынулар соғұрлым жоғары болады.
Диабетті емдеуде тәттілерді (бал, кәмпиттер, газировка), майлы, қуырылған, ысталған тағамдардың болмауы өте маңызды. Нефропатия сатысына қарамастан пациенттерге арнайы тұзсыз, төмен протеинді диета ұсынылады. Дислипидемияны түзету мақсатында тамақтануда жануарлардың майы шектеленеді, сондай-ақ қанның липидтік спектрін қалыпқа келтіретін препараттар тағайындалады. Бұл жүректі қорғау үшін – жүрек-қан тамыры асқынуларының қаупін төмендету үшін қажет.
Тұрақты дене жаттығулары қант деңгейін төмендетуге, қан қысымын бақылауға, салмақты қалыпқа келтіруге көмектеседі. Темекі шегуден және спирттік ішімдіктерді ішуден бас тарту қажет.
Диабеттік нефропатияның соңғы сатыларында пациентке гемодиализ жүргізу талап етілуі мүмкін, донорлық бүйректі транспланттау немесе тұрақты перитонеалдық диализ туралы сұрақтар туындауы мүмкін.
Диабеттік нефропатияның алдын алу
Диабеттік нефропатияны толығымен емдеуге болмайды, бірақ оны едәуір тежеуге болады. Профилактика мынадай іс-шараларды қамтиды:
Әрбір адам бірегей, сондықтан өз денсаулығына жауапкершілікпен қарау, өзінің емдеуші дәрігерімен тиімді ынтымақтастықта болуы өте маңызды.
Жузенова Мақпал Әділқызы PHD, дәрігер эндокринолог

Қазіргі заманғы адамды компьютерсіз, ұялы телефонсыз, планшетсіз және басқа да гаджеттерсіз елестету мүмкін емес, олардың барлығы біздің өміріміздің қажетті атрибуттары болып табылады, олар омірімізді оңайырақ және ыңғайлы етеді. Бірақ біз олар туралы бәрін білеміз бе? Олар біздің денсаулығымызға кері әсерін тигізе ала ма?
Гаджеттердің қауіптілігі
Техникалық прогрестің адам өмірі үшін маңызы өте зор, бірақ қазіргі таңда ол біздің өмірімізге белгілі бір тәуелділіктер әкелді.
Фаббинг (phubbing) – бұл адамның телефонды өз қолынан тастамағанымен көрініс беретін жаман әдет болып табылады. Интернетке және гаджеттерге тәуелділік кезінде адам басқа адаммен байланысқанда қайта – қайта телефонға қарай береді, әңгімелесушіден, мұғалімнен, әріптестерінен алшақтайды, оларды елемейді. Термин ағылшынша phone («телефон») және snubbing («немқұрайылық») сөздерінен шыққан. Психологтар фаббингті құмар ойындар сияқты тәуелділіктермен қатар қояды.
Номофобия – ұялы телефонға қолжетімділік болмаған жағдайда (зарядтың болмауынан, үйде қалуынан немесе жоғалуынан) өте қатты алаңдаушылық және мазасыздықтың пайда болуы. Номофобтар ұялы телефонмен тіпті қауіпті және ақылға қонымсыз жерде – көлік жүргізгенде, ваннада, тамақтану кезінде, тіпті дәретханада да қалдырмайды. Адам бүкіл бос уақытын өз денсаулығына, жұмысына зиян келтіре отырып, гаджетке арнай алады.
Психологтар тағы бір тәуелділік туралы дабыл қағуда: ол әлеуметтік желілерге тәуелділік. Кейбір адамдардың, әсіресе балалар мен жасөспірімдердің осыған берілгендігі соншалық, олар шындықпен байланысын жоғалтып, айналасына деген қызығушылығын жоғалтып, әлеуметтік ортасын шектеп, елес әлемде өмір сүре бастайды.
Ғалымдар барлық заманауи гаджеттердің электромагниттік өрістерді тудыруға қабілетті екенін дәлелдеді, бұл адам ағзасында жасушалық деңгейде өзгерістерге әкелуі мүмкін. Айтпақшы, электромагниттік сәулелену барлық электромагниттік құрылғылардан (теледидарлар, микротолқынды пештер, компьютерлер және т.б.) келеді. Бірақ ұялы телефондардан айырмашылығы, олар түнде қалтамызда немесе бастың қасында емес, бізден белгілі бір қашықтықта орналасқан. Электромагниттік сәулелену жүйке және иммундық жүйелерге ең көп әсер етеді. Өйткені олар әртүрлі сәулелену түрлеріне аса сезімтал, демек, салдары теріс. Бірақ бұдан басқа гаджеттерді ұзақ пайдаланудың басқа да зиынды әсерлері бар.
Гаджеттерге көбірек уақыт жұмсалған сайын, тәуелділік барған сайын кең таралған мәселеге айналуда. Бұл физикалық және психикалық денсаулыққа ауыр зардаптарға әкелуі мүмкін.
Физикалық салдарлар
Психикалық салдарлар
Гаджеттерге тәуелділік ересектерге нашар әсер етеді, бірақ олар әсіресе балалар мен жасөспірімдердің өсіп келе жатқан және қалыптаспаған денелеріне зиянды. Ұялы телефонмен ұзақ және жиі сөйлесу, әртүрлі бейне ойындар миға зиян келтіреді, есту қабілетін зақымдайды, жүйке жүйесін шамадан тыс қоздырады, тәуелділік тез дамиды. Өйткені баланың бас сүйегінің сүйектері ересектерге қарағанда жұқа және электромагниттік сәулелерді көбірек сіңіреді.
Нәтижесінде баланың миындағы нейрондар саны азаяды, жаңа байланыстар қалыптаспайды, бұл психикалық дамуға әсер етеді, сөйлеудің нашарлауына, әлеуметтік шеңбердің шектелуіне әкеледі және кейінгі өмірінде қиындықтарға әкеледі.
Қорытынды
Гаджеттерге тәуелділік денсаулыққа ауыр зардаптар әкелуі мүмкін. Технологияны пайдалануды есте сақтау, экран уақытын шектеу және физикалық және психикалық әл-ауқатыңызға назар аудару маңызды. Тұрақты үзілістер мен белсенді өмір салты гаджеттерді шамадан тыс пайдаланумен байланысты тәуекелдерді азайтуға көмектеседі.
Мұқаш Іңкәр, жалпы тәжірибелі дәрігер

Менингит – бұл бас және жұлын қабықтары қабынуында болатын аса ауыр жіті инфекциялық ауру. ДДҰ статистикасы бойынша әлемде жыл сайын 2 миллионнан астам адам менингитпен ауырады. Ауырған 10 адамның біреуі асқынудан қайтыс болса ал әрбір бесіншісі мүгедек болып қалады.
Мамандар менингитті негізгі үш түріне бөледі: бактериялық, вирустық және саңырауқұлақтық. Олардың ең кең тараған және ең қауiптiсi – бұл бактериялық менингит (менингоэнцефалит). Оның қоздырғыштары менингококк, пневмококк бактериялары, сондай-ақ гемофильді таяқша. Ми қабықтарының ауыр іріңді бактериялық қабынуы кезінде өлім-жітім 30-60% -ға жетуі мүмкін! Сирек ауыруды листерия, стафилококк, энтерококк және басқа да микроорганизмдер қоздыруы мүмкін.
Қазақстанда инфекцияны көбінесе менингококктың А, В, С және Y серотиптері шақырады. Елімізде 2018 жылы түрлі өңірлерінде көктемнің аяғында – жаздың басында менингиттің 54 жағдайы тіркелген еді. Өкінішке қарай, 12 адам қайтыс болған, олардың бесеуі балалар.
Жұқтыру жолдары
Менингококктық инфекция жиірек қысқы – көктемгі кезеңде өршуі мүмкін. Бірақ аурудың жекелеген ошақтары шомылу маусымы басталатын жазғы уақытта да байқалады.
Аурудың таралу көзі – тек ауру адам немесе инфекцияның тасымалдаушысы. Менингит көбінесе ауа арқылы жөтелгенде, түшкіргенде, сөйлескенде жұғады. Сондай-ақ лас қолдар мен тұрмыстық заттар арқылы да жұғады. Ластанған су айдындарында шомылғаннан кейін де инфекцияға шалдығуға болады
Инфекцияның аса қауіпті көздері – бұл менингококкты назофарингитпен ауыратын науқастар. Өйткені олар жөтелгенде және түшкіргенде сыртқы ортаға бактериялар көп мөлшерде бөлінеді. Сондықтан менингиттің өршуі көбінесе адам көп жиналған және желдеткіш құралдары дұрыс жұмыс істемейтін орындарда пайда болады. Менингит ауыруына шалдығатындар 5 жасқа дейінгі балалар, жасөспірімдер және егде жастағы адамдар.
Аурудың ағымы
Аурудың инкубациялық кезеңі – 2 күннен 20 күнге дейін созылуы мүмкін, орташа алғанда 3- 4 күн. Менингококк инфекцияның ерекшелігі – оның түрлі клиникалық ағымдары бар. Белгісіз жүретін жағдай (симптомсыз тасымалдау), назофарингитпен өтетін түрі және ең қауіптісі – жалпыланған ауыр ағымы. Бұл іріңді менингит, көптеген ағзалардың зақымдануымен өтетін менингоэнцефалит, менингококкцемия. Соңғысы ең ауыр түрі. Ол найзағай секілді жылдамдығымен және ауру басталғанан кейін бірнеше сағат ішінде адамның қайтыс болуымен ерекшеленеді.
Бактериялық менингит, әдетте, қарқынды дамиды, науқаста 1-3 күн ішінде дене қызуы 38-40 ° С дейін көтеріледі. Қоздырғыш қанға түскенде кенеттен дене қалтырап, бас қатты ауырып, дене қызуы 40 ° С дейін көтеріледі. Бұл менингококктық сепсис (немесе менингококкцемия) деп аталады.
Менингиттің негізгі белгілері:
Вирустық менингит (оны серозды түрі деп атайды) салыстырмалы жеңілдеу өтеді, ауру жұқтырғаннан кейін 3-4 күннің ішінде алдымен қарапайым респираторлық инфекцияға ұқсап басталады, бірақ содан кейін симптомдар тез өсіп, ушығады.
Менингиттің алдын алуға болады
Ауру қаупін төмендету үшін профилактиканың жалпы шараларын сақтау қажет:
Вакцинация – бактериялық менингиттің қауіпті түрінен қорғаудың ең тиімді тәсілі.
Қазір менингококк, пневмококк және гемофильді таяқшаға қарсы сапалы вакциналар бар. Егу ағзаны алдын ала инфекциямен кездесуге дайындайды. Егер екпені алған адам менингитпен ауырып қалса, ол соншалықты тез өршімейді және адамның толық сауығуына да мүмкіндік бар. Кейбір жағдайларда егілген ағза инфекцияны өз бетінше жеңе алады.
Қазақстанда пневмококк пен гемофильді таяқшаға қарсы егулер балалардың Ұлттық вакцинация күнтізбесіне еңгізілген. Олар тегін және қолжетімді.
Менингококкқа қарсы вакцина ерікті түрде немесе ерекше медициналық көрсеткіштер бойынша жүргізіледі. Қазақстанда менингококкке қарсы вакциналар ақылы түрде жеке меншік медициналық орындарда салынады.
Туристерге және қажылыққа барушы адамдардың назарына:
ЕСТЕРІҢІЗДЕ БОЛСЫН! Менингитке тән белгілері пайда болған кезде ешқандай жағдайда өз бетімен емделуге болмайды. Ауру тез дамиды және науқастың, әсіресе нәрестенің, жағдайын тек дәрігер ғана дұрыс бағалау мүмкін.
Тез арада жедел жәрдем бригадасын шақыртыңыз!
Жоғары дәрежелі инфекционсит дәрігер Сәуле Шағыманова
Бұл – ерлердің несеп-жыныс жүйесінің ең көп таралған онкологиялық ауруларының бірі. Қуық асты безі қуықтың астында орналасады және уретраның бастапқы бөлігін жабады. Ол көбінесе 50 жастан асқан ерлерде болады және барлық қатерлі ісіктердің ішінде өкпе мен асқазан ісіктерінен кейін екінші орында. Соңғы жылдары оның «жасаруы» және патологияның жиі кездесуі байқалады. Сондықтан денсаулығыңызға қамқорлық жасау, уақтылы алдын алу және диагностикалау обырдың даму қаупін төмендетуге көмектеседі.
Қуық асты безінің қатерлі ісігін диагностикалау және емдеумен урологтар және онкологтар айналысады. Ұлттық госпитальдің мамандандырылған медициналық көмек бөлімшесінің уролог дәрігері А.Т Әлиев бұл аурудың пайда болау жайлы былай дейді: Нақты себептер әлі толық зерттелмеген, бірақ бірнеше қауіпті факторлар бар. Ер адамның жасы, (неғұрлым үлкен болса, соғұрлым жоғары болады), ауыр тұқым қуалаушылық (әкесінде және жақын туыстарында қатерлі ісіктің болуы), қуық асты безіндегі созылмалы қабыну процесі.
Дәрігер майлы тағамды көп және көкөністер мен жемістерді аз пайдалану, зиянды әрекеттер(темекі шегу, ішімдікті шамадан тыс пайдалану) және жасқа байланысты гормоналды өзгерістердің себебінен де ауру пайда болатынын айтады. Аурудың бастапқы кезеңдерінде қуық астының қатерлі ісігі аса қатты байқалмайды. Алайда, кейде ер адамды төмендегідей жағымсыз әсерлер мазалайды. Зәр шығарудың қиындауы, несептің әлсіреуі немесе үзіліс болуы, жиі, әсіресе түнде зәр шығару, қуықтың толық босамауы, эрекцияның төмендеуі, перинейде, жамбас аймағында ауырсыну немесе ыңғайсыздықтың болуы және зәрде, ұрықта қанның пайда болуы. Егер осы белгілер болса, міндетті түрде дәрігермен кеңесіңіз.
Ауруды анықтаудың диагностикалық әдістер: PSA үшін қан анализі, цифрлы ректалды тексеру, қуық асты безін анус арқылы тексеру, трансректалды УДЗ, қажет болған жағдайда қуық асты безінің биопсиясы тағайындалады. Қуық обырын ерте диагностикалау үшін ең бастысы – PSA және оның фракцияларына қан сынағы. Бүгінгі таңда PSA «дабыл шегі» 3 нг/мл деңгейінде. Айта кету керек, PSA простатитпен, простата аденомасымен және органмен әртүрлі манипуляциялардан кейін (қуықтың катетеризациясы, қуық асты безінің биопсиясы, массаж және т.б.) жоғарылауы мүмкін – дейді уролог дәрігер Артур Әлиев. Сондықтан PSA жоғарылауының әрбір жағдайын тексеру қажет. Тұрақты профилактикалық тексерулер ауруды ерте кезеңде анықтауға және оны тиімді емдеуге көмектеседі. Емдеу аурудың сатысына және науқастың жалпы жағдайына байланысты жүргізіледі. Оларға мыналар жатады: қуық асты безін хирургиялық алып тастау, сәулелік терапия, гормондық терапия, химиотерапия. Есте сақтайтын маңызды нәрсе – емдеудің заманауи әдістері осы аурумен күресуге мүмкіндік береді. Қуық асты безінің қатерлі ісігінің даму қаупін азайтудың ең басты шарасы – алдын алу.
Әрбір ер адам қуық асты безінің қатерлі ісігінің даму қаупін азайту үшін мынанда қарапайым нұсқауларды орындауы керек: дұрыс тамақтану, көкөністерді, жемістерді және дәнді дақылдарды тұтынуды көбейту, майлы және қуырылған тағамдарды шектеу, ас мәзіріне омега-3 май қышқылдарына бай тағамдарды (теңіз балығы, теңіз өнімдері, зығыр майы) қосу, ішімдік ішуді тоқтату, энергетикалық сусындардан, тәтті газдалған сусындардан аулақ болу. Белсенді қимыл, қозғалыс, велосипед, тренажерлар, жүзу және дене жаттығуларының басқа түрлері жамбас бұлшықеттерін нығайтады және қалыпты салмақты сақтауға көмектеседі. Күнделікті 20-30 минут дене шынықтыру жаттығулары қан айналымын жақсартады және иммундық жүйені нығайтады. Дені сау тұрақты жұппен ғана қауіпсіз жыныстық қатынаста болыңыз. Сондай-ақ дене салмағын бақылау қажет. Артық салмақ қуық асты безінің қатерлі ісігінің даму қаупін арттырады. Дене салмағының индексін бақылаңыз, оны 19 – 24,9 кг/м2 диапазонда ұстау керек . 50 жастан кейін тұрақты профилактикалық тексерулерден өту керек. Егер сіздің жақын туыстарыңыздың кез-келген локализацияның қатерлі аурулары болса, тексеруді ерте бастау керек. Қандағы холестерин, глюкоза және зәр қышқылының деңгейін бақылаңыз -дейді уролог Артур Әлиев.
Есіңізде болсын, сіздің денсаулығыңыз өз қолыңызда! Дәрігерге баруды кейінге қалдырмаңыз. Ерте жасалған диагностика өміріңізді ұзартады.
Мамандырылған медициналық көмек бөлімшесінің уролог дәрігері Артур Алиев

Укажите свои контакты и мы Вам перезвоним в ближайшее время

