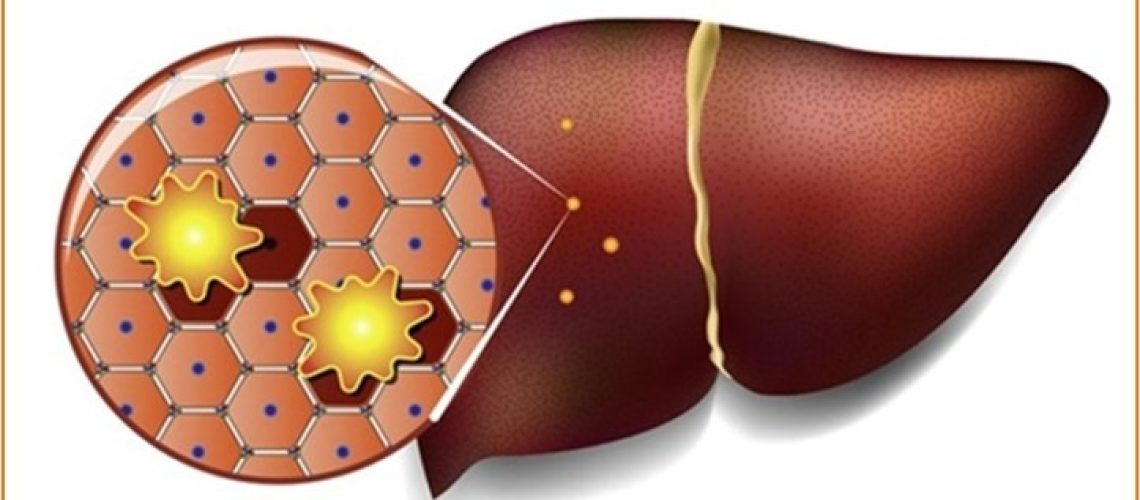
Жировая болезнь печени (ЖБП, жировой гепатоз, стеатоз, стеатогепатоз) является одной из наиболее распространённых причин хронических заболеваний печени во всём мире, но осведомленность населения о ней довольно низкая. Заболевание характеризуется тем, что в гепатоцитах (клетках печени) накапливается избыток жира (липидов), что нарушает ее нормальную структуру и функционирование. Жир в печени есть и в норме, его там совсем немного, но если масса жира составляет от 5 до 15% от веса органа – это уже жировой гепатоз. Заболевание встречается, чаще всего, у людей старше 40-50 лет, но в последние годы стало диагностироваться и в более молодом возрасте, даже у детей.
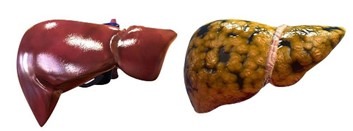
Главная особенность жирового гепатоза — это «тихое» накопление жира в печени, которое в дальнейшем может привести к воспалению (стеатогепатиту), фиброзу, циррозу и даже раку печени. Опасаться нужно именно этой скрытой прогрессии, которая разрушает печень.
Основными факторами риска жирового гепатоза являются высококалорийное питание, чрезмерное употребление алкоголя, предиабет и сахарный диабет II типа, избыточное потребление насыщенных жиров, подслащенных сахаром продуктов, высокое потребление фруктозы, что ведет к увеличению массы тела, ожирению и развитию ЖБП. Немаловажное значение имеет наследственная предрасположенность, изменения микробиоты кишечника (избыточный рост нормальной и появление патологической микрофлоры в тонком кишечнике в результате бесконтрольного приема антибиотиков), прием гепатотоксичных препаратов.
В зависимости от причины выделяют неалкогольную (НАЖБП / MASLD) и алкогольную болезнь печени (АБП).
Как протекает ЖБП?
Заболевание в своем развитии проходит несколько стадий, от ранней бессимптомной до стадии тяжелых осложнений, когда печень перестает выполнять свои жизненно важные функции:
- Стадия стеатоза — накопление жира в гепатоцитах;
- Стадия стеатогепатита — накопившийся жир вызывает воспаление и разрушение печеночных клеток;
- Стадия фиброза – при котором из-за хронического воспаления в тканях печени образуется рубцовая ткань, но печень все еще может относительно нормально функционировать;
- Стадия цирроза – гибель печеночных клеток и замещение их рубцовой тканью.
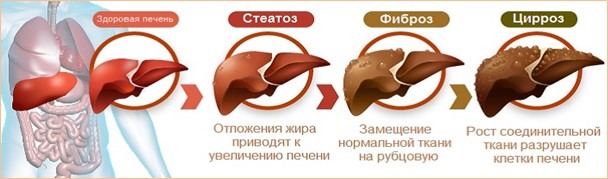
Финалом заболевания является развитие тяжелой печеночной недостаточности или рака печени, что может привести к гибели больного.
Чем грозит жировой гепатоз?
Жировая болезнь печени развивается медленно, как у взрослых, так и у детей. При своевременной диагностике и адекватном лечении эффект положительный, вплоть до полного выздоровления. Но выявленный на стадии фиброза в 20% случаев прогрессирует довольно быстро.
Опасность ЖБП заключается в развитии печеночных осложнений (цирроз печени, гепатоцеллюлярная карцинома). Однако доказано, что большинство смертей у пациентов с ЖБП связаны с сердечно-сосудистыми заболеваниями, а также развитием злокачественных новообразований. Возможно, это связано с общим механизмом развития, т.к. во всех этих случаях присутствует ожирение разной степени, что значительно снижает защитную функцию иммунитета, в том числе и противоопухолевого. Злокачественные новообразования могут возникнуть как в желудочно-кишечном тракте (в самой печени, в кишечнике, желудке и поджелудочной железе), так и в других органах (почках, молочной железе и др.).
Основные симптомы жирового гепатоза
На ранних стадиях типичные симптомы отсутствуют, заболевание выявляют случайно во время лабораторных анализов или ультразвуковом исследовании органов брюшной полости по другим причинам. Если же появились симптомы, это говорит о том, что заболевание, как минимум, уже на стадии гепатита. К наиболее частым жалобам относят гепатогенную слабость и утомляемость, которая встречается у более чем 70% пациентов. Связано это с тем, что печень не может в полной мере очищать организм от вредных продуктов обмена веществ и они отрицательно влияют на состояние центральной нервной системы, вызывая интоксикацию. Пациентов также беспокоит ощущение тяжести и дискомфорта в правом подреберье, вздутие живота, нарушение стула. Характерны плохая переносимость алкоголя и жирной пищи. По мере прогрессирования присоединяются более серьёзные жалобы:
- Нарастающая слабость, нарушения сна, потеря трудоспособности;
- Ухудшение аппетита, тошнота, рвота;
- Желтушность кожи, слизистых оболочек и глаз;
- Боли в правом подреберье;
- Потеря веса;
- Увеличение живота, асцит (накопление жидкости в брюшной полости);
- Отеки в области живота, ног;
- Повышенная кровоточивость, синяки на теле.
Как можно выявить жировой гепатоз на ранней стадии?
Самое простое исследование, при помощи которого можно выявить патологию – это УЗИ печени. Всем людям старше 40–50 лет и молодым, имеющим факторы риска в виде ожирения, метаболического синдрома, сахарного диабета, отягощенной наследственности рекомендуется раз в год проходить УЗИ.
Лабораторными признаками патологии являются биохимические изменения крови. На поражение печени указывают повышение уровня билирубина, ферментов печени – трансаминаз (АсАТ, АлАТ), ГГТ, щелочной фосфатазы, холестерина. Перед тем как ставить окончательный диагноз ЖБП, нужно убедиться, что отклонения в анализах не вызваны другими причинами, например, вирусным гепатитом, токсическим или другим поражением печени. Поэтому врач дополнительно может назначить другие исследования для уточнения диагноза:
- эластометрию(определение количества рубцовой ткани в печени),
- биопсию– процедура, при которой берется небольшой фрагмент печеночной ткани и исследуется под микроскопом.
Лечение и профилактика
Эпидемиологические данные свидетельствуют о тесной взаимосвязи между нездоровым образом жизни и ЖБП, поэтому оценка и изменение образа жизни необходима всем пациентам. Успех зависит от совместной работы пациента и врача, а также от того, на какой стадии начато лечение.
Важным моментом является коррекция питания. Диетические рекомендации включают ограничение энергетической ценности рациона, исключение консервированных пищевых продуктов и напитков с высоким содержанием сахаров. Непременным условием является полный отказ от алкоголя, чтобы не допустить перехода заболевания в тяжелые, необратимые стадии.
Одним из требований является снижение веса, это способствует уменьшению содержания жира в печени. Аэробные упражнения и допустимые силовые тренировки эффективно снижают его количество в печени и улучшают состояние гепатоцитов. По мере улучшения самочувствия аэробные и силовые нагрузки можно постепенно увеличивать под контролем состояния.
Лекарственную терапию подбирает врач – гастроэнтеролог или гепатолог индивидуально для каждого пациента с учетом причинных факторов и наличия других заболеваний.
Адибай Ж.О. к.м.н., врач гастроэнтеролог